Assurance maladie : on progresse pour détecter et stopper les fraudes

Les premiers résultats de la lutte contre les fraudes à l’Assurance-maladie (hors MSA) ont été publiés par la CNAM pour 2025 sur son site Ameli. Les chiffres sont plutôt bons et en augmentation par rapport à l’année précédente (+15,1 % par rapport à 2024) à 723 M€. Un montant qu’il faut rapprocher de la fraude estimée à l’Assurance maladie, que le HCFiPS (Haut conseil au financement de la protection sociale) a évalué à 2,31 Md€ en 2024, soit toujours moitié moins que ce qu'estimé par la Cour des comptes en 2023 (4 Md€, dernière mise à jour)... Un résultat encourageant, mais qu’il faut remettre en perspective, car si les détections s’améliorent (+19,7 %), les montants stoppés et sécurisés croissent nettement moins vite (+8,8 %). Par ailleurs, la fraude à l’Assurance maladie mute, avec un produit de fraude des professionnels du soin en forte croissance (+24,4 %), beaucoup plus rapide que celle des assurés (+5,5 %) en 2025.
Une fraude à l’Assurance maladie portée par les fraudes détectées
La fraude détectée (et/ou stoppée) par l’Assurance maladie est en croissance de +15,1 % en 2025 par rapport à 2024 à 723 M€[1], soit +95 M€. Cependant, à mesure que la performance de détection et de sécurisation croît, l’augmentation du rendement ralentit. C’est ce qu’une perspective de long terme permet de mettre en évidence :
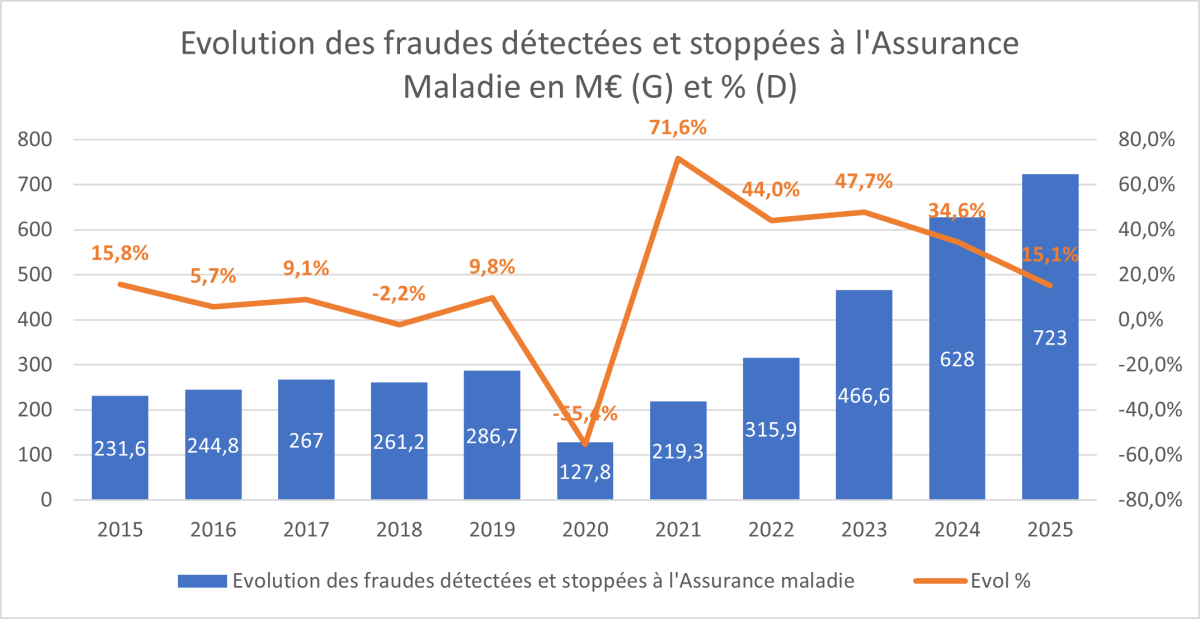
En effet, après le rebond post-covid lié à la reprise pleine et entière des contrôles, les produits avaient cru de +47,7 % en 2023, puis encore de 34,6 % en 2024 et maintenant de 15,1 % en 2025.
Il s’agit toutefois d’une très bonne performance dans la mesure où le rendement attendu des contrôles est en avance de phase par rapport à l’objectif fixé par la COG (convention d’objectif et de gestion) de 550 M€ pour 2025. Elle dépasse ainsi l’objectif assigné de 31,45 %. Par ailleurs, alors que l’objectif COG entre 2024 et 2025 était assigné en augmentation de 10 %, les produits au-delà de l’objectif s’apprécient eux-mêmes de 35,2 %. D’une façon générale, les objectifs COG ont tous été dépassés largement depuis 2023, oscillant entre +22,8 % en 2023 et +31,5 % en 2025.
| Fraude sociale à l'assurance maladie (M€) | 2022 | 2023 | 2024 | 2025 | Var 25-24 | Evolution |
|---|---|---|---|---|---|---|
| Montant de préjudice détecté non stoppé | 228,4 | 296,6 | 365 | 436,8 | 71,8 | 19,7% |
| Montant des fraudes stoppées/évitées | 87,4 | 170 | 263 | 286,2 | 23,2 | 8,8% |
| Total des fraudes détectées et stoppées | 315,9 | 466,6 | 628 | 723 | 95 | 15,1% |
| Objectif fixé par la COG | 380 | 500 | 550 | 50 | 10,0% | |
| Ecart à l'objectif COG | 86,6 | 128 | 173 | 45 | 35,2% |
Source : CNAM (2025, 2026).
Il apparaît cependant que, même si une stratégie préventive importante est mise en place, « l’Assurance Maladie privilégi[ant] les actions et les dispositifs agissant en amont, afin de sécuriser l’ensemble du système de santé », ce qui a permis d’éviter 286 M€ de fraudes en 2026, cette approche est en perte de vitesse relative : +8,8 % de fraudes stoppées en 2025 contre +19,7 % de fraudes détectées en montants. Cette moindre contribution se vérifie dans la répartition du produit des fraudes, puisque les détections représentent désormais en 2025 60,4 % des montants identifiés, soit +2,3 points par rapport à l’année précédente, au détriment des fraudes évitées/stoppées.
| Fraude sociale à l'assurance maladie (M€) | 2022 | 2023 | 2024 | 2025 | Var 25-24 | Evolution |
|---|---|---|---|---|---|---|
| Montant de préjudice détecté non stoppé | 228,4 | 296,6 | 365 | 436,8 | 71,8 | 19,7% |
| Montant des fraudes stoppées/évitées | 87,4 | 170 | 263 | 286,2 | 23,2 | 8,8% |
| Total des fraudes détectées et stoppées | 315,9 | 466,6 | 628 | 723 | 95 | 15,1% |
| Poids des préjudices détectés non stoppés | 72,3% | 63,6% | 58,1% | 60,4% | 2,3 | |
| Poids des fraudes stoppées/évitées | 27,7% | 36,4% | 41,9% | 39,6% | -2,3 | |
| Poids total | 100,0% | 100,0% | 100,0% | 100,0% | 0,0 |
Source : CNAM (2025, 2026).
Cependant, si l’on replace sur plus longue période la montée en puissance des fraudes stoppées ou évitées à l’Assurance maladie, la croissance de cet axe de contrôle est spectaculaire. Sa croissance en 4 ans est de près de 12 points, ce qui reste très significatif.
Un préjudice financier frauduleux porté d’abord par les faux professionnels de santé
Si les « les fraudes commises par les assurés (…) représentent plus de la moitié des dossiers (53 %) » elles ne concentrent que 15,8% des montants, soit 115 M€. Ces fraudes portent principalement sur les arrêts de travail (49 M€, +16,7 %) et les fraudes aux droits, soit 27,7 M€ (+9,5 %). En revanche, les fraudes des pseudo-professionnels et professionnels de santé libéraux ont un profil inverse et ne représentent que 28 % des cas pour des montants préjudiciels de 73,5 % (531,4 M€). Attention cependant, les fraudes les plus importantes sont celles d'escrocs qui s'apparentent de plus en plus à de faux professionnels de santé (voir développements infra).
2022 | 2023 | 2024 | 2025 | Var répartition/évolution 25-24 | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| M€ - Fraudes détectées et évitées - Assurance maladie | Répartition | Montants | Répartition | Montants | Répartition | Montants | Répartition | Montants | En points | En M€ | en % |
| Professionnels de santé libéraux | 68,10% | 215,1 | 70,70% | 330,2 | 68,0% | 427 | 73,50% | 531,4 | 5,5 | 104,4 | 24,4% |
| Assurés | 21,60% | 68,2 | 19,50% | 91,1 | 18,0% | 109 | 15,80% | 115 | -2,2 | 6 | 5,5% |
| Etablissements de santé | 10,30% | 32,4 | 9,70% | 45,1 | 14,0% | 63 | 10,40% | 75,2 | -3,6 | 12,2 | 19,4% |
| Employeurs | 0,10% | 0,2 | 0,10% | 0,2 | 0,30% | 1,9 | 0,20% | 1,4 | -0,1 | -0,5 | -26,3% |
| Total | 100% | 315,9 | 100% | 466,6 | 100% | 628 | 100% | 723 | 0,0 | 95,0 | 15,1% |
Source : CNAM (2023-2026)
Les montants financiers des fraudes des professionnels libéraux de santé (dont les centres de santé) sont en très forte croissance, soit +24,4 % sur un an, contre +5,5 % pour ceux des assurés. Les établissements de santé sont également fortement fraudogènes car, tout en ne représentant que 10,4 % des montants frauduleux pour 2025, leurs montants croissent de +19,4 % sur un an. Enfin, la fraude des employeurs est en forte baisse sur un an, avec -26,3 % à 1,4 M€ contre 1,9 M€ en 2024. Il s’agit donc d’un secteur en résorption[2].
Une task force de contrôle à l’Assurance maladie qui intègre désormais un versant judiciaireL’Assurance maladie est confrontée à une fraude sociale qui mute dans son propre secteur. Elle doit donc s’adapter en permanence : elle mobilise 1.700 agents dédiés : data-scientists, juristes, mais aussi des agents agréés assermentés, praticiens conseils, et, depuis 1 an, 60 enquêteurs judiciaires regroupés au sein de six Pôles Interrégionaux d’Enquêteurs judiciaires (PIEJ[3]). Cette organisation permet de multiplier les contrôles, permettant de prendre en compte les CCA (contrôles comptables d’assiette) qui relèvent les montants des principales « erreurs », des fraudes proprement dites qui ont un caractère volontaire.
|
Focus sur les arrêts maladie et la fraude aux droits des assurés
Sur les 115 M€ de fraudes détectées et stoppées par la CNAM, les fraudes principales concernent les arrêts de travail, soit 49 M€ (+16,7 % par rapport à 2024) et les fraudes aux droits (27,7 M€), en hausse de 9,5 % par rapport à 2024.
| Focus fraude aux arrêts de travail - détectées et stoppées M€ | 2023 | 2024 | 2025 | Evolution | Ecart |
|---|---|---|---|---|---|
| Fraude aux arrêts de travail | 17,5 | 42 | 49 | 16,7% | 7,0 |
| dont faux arrêts de travail | 8 | 30 | 34 | 13,3% | 4,0 |
| dont contrôles approfondis sur les AT | 9,5 | 12 | 15 | 25,0% | 3,0 |
| % du total des fraudes des assurés | 19,2% | 38,5% | 42,6% | 4,1 |
Source : CNAM, Ameli, 2025-2026
En 2025, les fraudes aux arrêts de travail détectées et stoppées se sont élevées à 49 M€ contre 42 M€ en 2024 et seulement 17,5 M€ en 2023, soit une multiplication par 2,8 en trois ans. Cela résulte d’un effort particulier sur ce segment fraudogène, avec 9 700 dossiers identifiés et suivis en 2025, soit +16 % par rapport à 2024 (8 400 dossiers). Les montants financiers sont à l’avenant puisqu’en augmentation de 16,7 %. « Au total, près de 6 500 pénalités financières ont été prononcées à l’encontre d’assurés (…) pour un montant total de 25 M€ ».
| Focus fraude aux arrêts de travail - détectées et stoppées M€ | 2024 | 2025 | Evolution | Ecart |
|---|---|---|---|---|
| Fraude aux arrêts de travail | 42 | 49 | 16,7% | 7,0 |
| dont faux arrêts de travail | 30 | 34 | 13,3% | 4,0 |
| dont activités non autorisées pendant la période d'arrêt | 12 | 13,5 | 12,5% | 1,5 |
| dont préjudices liés à une activité non autorisée | 1,2 | 2,6 | 116,7% | 1,4 |
Source : CNAM, Ameli, 2025-2026
La décomposition des fraudes aux arrêts maladie fait apparaître, au-delà de l’augmentation attendue des faux arrêts de travail et des activités non autorisées pendant la période d’arrêt, une explosion des « préjudices liés à une activité non autorisée » pour un montant en apparence faible de 2,6 M€, mais qui explose avec +116,7 % sur un an. Ce dernier segment concerne « des préjudices liés à une activité non autorisée pendant un arrêt (…) concern[ant] des travailleurs indépendants, soit près de 20 % du montant global ».
| Fraude aux droits | 2024 | 2025 | Evolution | Ecart |
| Fraudes aux droits détectées et stoppées | 25,3 | 27,7 | 9,5% | 2,4 |
Source : CNAM, Ameli, 2025-2026
La seconde catégorie de fraude en importance concerne les fraudes aux droits, qui ont représenté 27,7 M€ en 2025, soit +9,5 % par rapport à 2024. Or, « pour plus de la moitié (15,5 M€), ces fraudes résultent du non-respect des conditions de résidence requises pour en bénéficier ». Cette identification a été améliorée via une coopération plus étroite entre les services de la PAF (police de l’air et des frontières) et les caisses d’assurance maladie pour « faciliter l’identification d’éventuels faux documents d’identité ».
Par ailleurs, le contrôle concernant les travailleurs frontaliers « qui peuvent avoir volontairement conservé leurs droits en France » alors qu’ils sont également couverts par une assurance santé d’un autre pays (pays de l’entreprise employeuse), a permis d’identifier un préjudice financier de plus de 2 M€ en 2025.
Focus sur la décomposition des fraudes des faux et vrais professionnels de santé
En 2025, la fraude à l’Assurance maladie est dominée par celle des centres de santé, qui parfois sont désormais totalement virtuels, sans support physique identifiable sur le territoire national et opérés depuis l’étranger. Ce segment représentant 27,5% des fraudes est donc d'abord le fait de faux professionnels de santé. Suit ensuite celle des activités de prestataires de services paramédicaux pour 53,4% des montants. Les pharmaciens ne représentant que 8,4% des montants et les médecins (généralistes, spécialistes et chirurgiens-dentistes) représentant seulement 10,7% du montant total des fraudes des professionnels. Les professions libérales sont donc largement minoritaires dans le volume de fraudes détectées et stoppées.
| Montant du préjudice par profession M€ | 2022 | 2023 | 2024 | 2025 | var 25-24 |
|---|---|---|---|---|---|
| Centres de santé | 7 | 58 | 39 | 138 | 253,8% |
| Audioprothésistes | 21 | 115 | 86 | -25,2% | |
| Transporteurs | 13 | 34 | 42 | 62 | 47,6% |
| Infirmiers | 32 | 50 | 56 | 60 | 7,1% |
| Pharmaciens | 103 | 60 | 62 | 42 | -32,3% |
| Fournisseurs | 12 | 12 | 18 | 33 | 83,3% |
| Médecins spécialistes | 15 | 23 | 24 | 28 | 16,7% |
| Masseurs-Kinésithérapeutes | 7 | 10 | 17 | 27 | 58,8% |
| Médecins généralistes | 5 | 18 | 10 | 16 | 60,0% |
| Chirurgiens-dentistes | 2 | 9 | 14 | 9,7 | -30,7% |
| Chirurgiens plastiques | 14 | 16 | |||
| Total des principaux foyers de fraude des professionnels | 210 | 311 | 397 | 501,7 | 26,4% |
| En % du total des montants des professionnels de santé en ville | 97,6% | 94,2% | 93,0% | 94,4% | 1,5 |
Source : CNAM, Ameli, 2024-2026
Ainsi, le montant des fraudes des centres de santé a augmenté de 254 % en 2025 par rapport à 2024, occasionnant un préjudice de près de 138 M€. Heureusement, sur ce montant « la moitié du préjudice (68,9 M€) a toutefois pu être stoppé avant paiement » et a donc été sécurisée. 23 centres de santé ont été déconventionnés en 2025 contre 30 en 2024.
Le second segment en termes de fraudes est représenté par les audioprothésistes, en baisse de 25 % par rapport à 2024, ce qui témoigne d’une amélioration de la sécurisation des échanges, notamment depuis le 1er janvier 2025, date depuis laquelle la facturation avec carte vitale est obligatoire, ce qui « a permis d’enrayer les fraudes massives constatées en 2024, avec facturation d’audioprothèses non délivrées aux patients ».
Enfin, en 3ème lieu, les transporteurs médicaux, dont le montant des fraudes de 62 M€ en 2025 augmente de 47,6 %. Le rapport de l’Assurance maladie précise que « cette augmentation concerne, dans des proportions équivalentes, les transporteurs sanitaires (VSL et ambulances privées) », soit 30,3 M€ contre 19,2 M€ en 2024, mais aussi les taxis conventionnés (31,4 M€ contre 22,2 M€ en 2024). Ainsi « des fraudes importantes, impliquant souvent plusieurs transporteurs, ont ainsi pu être mises au jour en 2025 : véhicules utilisés non autorisés, personnel non diplômé ou non déclaré, surfacturation kilométrique, voire transports non réalisés ».
Les contrôles menés sur les établissements de santé ou médico-sociauxLe montant des fraudes dans les établissements (de santé ou médico-sociaux) est dynamique puisqu’il enregistre une progression de +19,4 % à 75,2 M€ (+12,2 M€) en 2025. Cependant, les deux sous-secteurs (médico-social : EHPAD, HAD, SAD) et établissements de santé ont une cinétique contrastée :
|
Des poursuites contentieuses qui augmentent de 10 % et un recouvrement probablement en hausse
La stratégie contentieuse de l’Assurance maladie a permis d’augmenter de plus de 10 % les suites contentieuses, soit 21 990 suites en 2025 « mêlant procédures pénales, ordinales, conventionnelles et pénalités financières ».
| Dénombrement des suites contentieuses (nbre) | 2022 | 2023 | 2024 | 2025 | var 25-24 |
|---|---|---|---|---|---|
| Avertissement | 3 026 | 2 882 | 3 989 | 4 684 | 17,4% |
| Pénalités financières | 2 648 | 3 396 | 7 112 | 8 964 | 26,0% |
| Actions pénales | 2 944 | 3 943 | 8 446 | 7 919 | -6,2% |
| Saisines ordinales | 87 | 94 | 125 | 143 | 14,4% |
| Signalements | 150 | 171 | 14,0% | ||
| Actions conventionnelles | 45 | 101 | 107 | 109 | 1,9% |
| Autres | 73 | 27 | 49 | 0 | -100,0% |
| Total | 8 823 | 10 443 | 19 978 | 21 990 | 10,1% |
Source : CNAM, Ameli (2023-2026)
Les deux grosses catégories de procédures intentées sont les pénalités financières (8 964 soit 26 %), pour un montant de 54 M€, et les 7 919 procédures pénales (actions pénales) initiées, en légère baisse par rapport à 2024 (-6,2 %), constituées de 5 900 signalements (article 40) et de 1 700 plaintes déposées. L’Assurance maladie a déconventionné en outre 70 professionnels de santé en 2025.
| M€ | 2023 | 2024 | 2025 | Ecart |
|---|---|---|---|---|
| Recouvrement des préjudices subis | 200 | 212[4] | ||
| Préjudice évité | 170 | 263 | 286,2 | 23,2 |
| Sanctions administratives | 25 | 50 | 54 | 4 |
| Total-Assurance maladie recouvré ou non décaissé | 395 | 525 | 340,2 | 27,2 |
Source : CNAM, Ameli (2023-2026)
S’agissant cette fois du recouvrement des indus frauduleux et fautifs, les montants sont connus quasiment avec un an d’écart compte tenu des délais de publication. Pour 2024, le total des montants sécurisés est de 525 M€. Pour la première fois, le préjudice évité dépasse le montant des recouvrements des préjudices subis, soit 263 M€ contre 212 M€. Rapporté au total de la fraude détectée et stoppée de la même année, cela représente 83,6% des sommes détectées et stoppées (bien que les encaissements puissent provenir de détections antérieures). Le résultat 2024 est cependant un peu moins performant que celui de 2023, puisqu’en baisse de 0,9 sur un an. Il apparaît cependant que la « sécurisation » des préjudices suit bien la dynamique de leur identification et qu’il n’y a pas de décrochage.
| M€ | 2023 | 2024 | 2025 | Ecart |
|---|---|---|---|---|
| Recouvrement des préjudices subis | 200 | 212 | ||
| Préjudice évité | 170 | 263 | 286,2 | 23,2 |
| Sanctions administratives | 25 | 50 | 54 | 4 |
| Total-Assurance maladie recouvré ou non décaissé | 395 | 525 | 340,2 | 27,2 |
| Fraude détectée et stoppée | 466,6 | 628 | 723 | |
| En % de fraude détectée et stoppée | 84,7% | 83,6% |
Source : CNAM, Ameli (2023-2026)
On relèvera également qu’en 2025, le montant des préjudices évités augmente de 23,2 M€, soit une augmentation de 54,7 %, tandis que le montant des sanctions administratives augmente lui de 8 %.
[1] https://www.ifrap.org/emploi-et-politiques-sociales/fraude-sociale-en-2025-des-fraudes-detectees-en-hausse-de-4
[2] https://www.assurance-maladie.ameli.fr/presse/2026-04-16-dp-lcf
[3] https://www.ameli.fr/assure/actualites/les-enqueteurs-judiciaires-de-l-assurance-maladie-de-nouveaux-acteurs-de-la-lutte-contre-la-fraude voir également Maxime Gayraud, Avec les cyber-enquêteurs de la Sécu, à la chasse aux millions de la fraude, Le Parisien, 21 mars 2025.
[4] https://www.ifrap.org/emploi-et-politiques-sociales/la-fraude-sociale-en-2024-175-mdeu-estimes-seulement-12-mdeu-recouvre-ou-evite, tableau final.






