Santé : questions pour demain

Il apparaît que dans cette lutte contre le virus qui est très rapidement devenue mondiale, certains pays ont été mieux armés pour lutter contre la pandémie. Une fois cette crise passée, il est certain que la France se livrera à un exercice d’évaluation pour comprendre ce qui a marché et ce qui doit être amélioré dans notre système de santé, en temps de crise, mais aussi en temps normal, l’épisode actuel ayant confirmé des dysfonctionnements de fond. Voici quelques pistes de réflexion pour demain et après-demain pour la sortie de crise.
Le dossier médical personnel et les données de santé
Le Covid 19 a multiplié les traitements en urgence par les centres de détection du virus, par téléconsultation ou par les hôpitaux et les cliniques, de patients qu’ils ne connaissent pas et qui sont rarement en position de préciser leur historique médical. Cette situation a montré les risques que l’absence de Dossier médical personnel fait courir aux malades et aux médecins qui doivent agir à l’aveugle. Lancé en 2005, promis début 2011 pour avril 2011, des millions de DMP ont finalement été ouverts depuis 2018, mais leur contenu étant très partiel et rarement mis à jour, ils ne sont jamais utilisés.
Mais la crise que nous vivons permet de mesurer le retard qu’accuse la France en matière de d’exploitation des données de santéLa santé publique face au coronavirus : trois leçons à retenir, BLOG - 20 Mars 2020, Angèle Malâtre-Lansac, Institut Montaigne, https://www.institutmontaigne.org/blog/la-sante-publique-face-au-coronavirus-trois-lecons-retenir, alors que des mesures ciblées et rapides auraient pu permettre d’accroître l’efficacité des consignes de santé publique de prévention et de prévision. Il s’agissait par exemple de s’appuyer sur le fichier des médecins traitants pour leur demander de relayer aux personnes âgées ou fragiles les gestes barrières, voire l’isolement très en amont de la propagation de l’épidémie. De même, les CPAM ont un fichier des personnes fragiles qui doivent se faire vacciner contre la grippe que l’on aurait pu sans doute exploiterENTRETIEN. Coronavirus : le coup de gueule du médecin généraliste, Ouest-France, 24/03/2020, https://www.ouest-france.fr/sante/virus/coronavirus/entretien-coronavirus-le-coup-de-gueule-du-medecin-generaliste-6789985.
Si certains pays ont pu maitriser la propagation en croisant les informations disponibles via les douanes pour mesurer les mouvements de population (Taiwan) ou la téléphonie mobile pour mesurer le respect du confinement (ItalieEn Lombardie, les déplacements des Italiens contrôlés via leur smartphone, LEXPRESS.fr, 18/03/2020, https://lexpansion.lexpress.fr/high-tech/en-lombardie-les-deplacements-des-italiens-controles-via-leur-smartphone_2121245.html ou PologneUne application pour surveiller les Polonais en quarantaine Acteurs Publics 25 mars 2020, https://www.acteurspublics.fr/articles/une-application-pour-surveiller-les-polonais-en-quarantaine), on réalise le décalage avec la France où de telles mesures semblent encore irréalisables.
La télémédecine
La crise du coronavirus va certainement marquer un tournant en matière de télémédecine, à la fois en matière de téléconsultation et de télésurveillance. La téléconsultation est une consultation médicale réalisée à distance via l'utilisation de la visioconférence. La télésurveillance consiste à suivre à distance des malades chroniques (ex. diabète, insuffisance respiratoire) équipés d’appareils de détection et de transmission à un centre de suivi. Si ces services étaient en principe déjà accessibles avec prise en charge par l’assurance-maladie, les conditions pour accéder à la téléconsultation avaient été sur la demande de la CNAM restreintes avec obligation de passer par son médecin traitant ou d’avoir eu une consultation physique dans les 12 mois précédents pour être remboursé. Et à défaut, de privilégier un praticien de leur territoire. La télésurveillance est restée embryonnaire faute d’organisation du système.
Mais le 9 mars, le ministre Olivier Véran a décidé d’en assouplir les conditions afin de faciliter le suivi des patients fragiles par les médecins et de consulter à distance les personnes présentant les symptômes de covid, limitant ainsi leur propagationCoronavirus : le recours à la téléconsultation est simplifié, Santé magazine, 17/03/2020 https://www.santemagazine.fr/actualites/actualites-sante/coronavirus-le-recours-a-la-teleconsultation-est-simplifie-432806. En France, à peine 2 000 médecins pratiquaient la télémédecine fin 2019. La faible habitude d’utilisation de la télémédecine, malgré les dérogations mises en place début mars et la mobilisation rapide des plateformes de téléconsultation, constitue une barrière importante. La célèbre plateforme de mise en relation médicale Doctolib qui revendique avoir permis 180 000 téléconsultations depuis la mise en place de 2018 a annoncé qu’elle facilitera désormais la téléconsultation en ne faisant pas payer son service de téléconsultation - facturée 79 euros aux médecinsDoctolib, WhatsApp...Quelle plateforme de téléconsultation pour dépister le coronavirus ?, RTL, 14/03/2020, https://www.rtl.fr/actu/bien-etre/doctolib-whatsapp-quelle-plateforme-de-teleconsultation-pour-depister-le-coronavirus-7800246005. Il existe d’autre plateformes ainsi que des services opérés par les ARS.
La question de la sécurité de la transmission est aussi essentielle notamment pour la transmission de documents médicaux. En France, le DMP dossier médical partagé est censé remplir ce rôle mais sa mise en place a été retardée et le résultat est loin de répondre aux besoins en matière de partage d’informations médicales puisqu’il ne contient absolument pas de données de santé mais juste un historique d’actes codifiés inscrits sur le dossier de l’assuré.
Le décret d’olivier Véran a permis l’utilisation de nouveaux moyens de communications pour effectuer une vidéotransmission (WhatsApp ou FaceTime) contre l’avis de l’assurance maladie n’en recommandait pas l’utilisation pour échanger des documents médicaux. Une rupture par rapport aux recommandations de la CNIL. Au-delà de cette période d’épidémie, il faudra mesurer les apports de la télémédecine qui contribue à traiter à la fois le problème des déserts médicaux, de suivi des maladies chroniques et de la surcharge des services d’urgence.
Privé/public
La crise du covid a également mis en évidence des retards à l’allumage pour une parfaite coordination public/privé dans le secteur hospitalier. Cette situation a en particulier été souligné dans les régions qui se sont rapidement trouvées submergées par le nombre de cas et où des responsables et soignants du secteur privé se sont désolés de ne pas avoir été sollicités plus tôt alors même qu’ils avaient mis leurs établissements en ordre de bataille.
« Nous avons dix lits armés, avec des respirateurs, des anesthésistes-réanimateurs, des infirmières de réanimation. Ils sont prêts depuis vendredi mais ils sont vides car on ne nous a pas envoyé de malades, ce que je ne m'explique pas », témoigne Christophe Matrat, directeur général de la Fondation Saint-Vincent à Strasbourg, dans Les EchosCoronavirus : ces lits qui restent vides dans les cliniques, Les Echos, 19/03/2020, https://www.lesechos.fr/economie-france/social/coronavirus-les-hopitaux-prives-non-lucratifs-veulent-etre-plus-sollicites-1186749. A ces places s'ajoutent 150 lits de médecine ou de chirurgie qui ont été vidés pour accueillir des malades du coronavirus dans un état moins grave.
En cause des réflexes malgré des consignes passées par les ARS : «Mais, quand le patient est dans l’ambulance, le réflexe est de l’emmener dans le public. Ce n’est pas de la mauvaise volonté, mais un réflexe, une habitude de travail. Or la crise oblige à sortir des habitudes. Public et privé doivent travailler ensemble»«Nous sommes prêts, utilisez-nous!», le cri du privé pour lutter contre le coronavirus, Le Figaro, 22/03/2020, https://www.lefigaro.fr/actualite-france/nous-sommes-prets-utilisez-nous-le-cri-du-prive-pour-lutter-contre-le-coronavirus-20200322. Ce phénomène s’explique par l’organisation des soins puisque la majorité des lits de réanimation sont dans les hôpitaux publics La France disposerait aujourd’hui d’environ 7 000 lits en réanimation et d'environ autant en soins intensifs, dont la capacité a été porté à 9000 grâce au privé et à la reconversion de lits. Cette situation a été transitoire avant qu’une meilleure coopération soit enfin mise en place.
Les appels d’urgence
Interrogé par la Gazette des communes, le Colonel Grégory Allione, président de la Fédération nationale des sapeurs-pompiers de France et directeur départemental du service d'incendie et de secours des Bouches-du-Rhône (Sdis 13), est revenu sur l’intervention des pompiers au côté du SAMU« Il faudra repenser l’organisation de notre système de santé », La gazette des communes, 17/03/2020, https://www.lagazettedescommunes.com/668933/il-faudra-repenser-lorganisation-de-notre-systeme-de-sante/. L’occasion de souligner à nouveau le décalage entre les départements où la prise en charge est mutualisée entre le SAMU et les SDIS et ceux qui ne le sont pas. Or, ce sujet est un serpent de mer dont on parle depuis de trop nombreuses années, qu’Agnès Buzyn a cherché à traiter en vain. Un article du quotidien du médecin revenait sur ce point en 2018 à l’issue de la remise d’un rapport par l’IGAS et l’IGA (voir aussi, le rapport IGAS/IGA 2017). Parmi les différentes options proposées, « Le second, qui vise à fusionner autour du 112 les plateformes des services départementaux d'incendie et de secours (SDIS) et celles des SAMU, a lui été écarté en raison de « la forte réticence du monde de la santé » qui voit d'un mauvais œil pour ses établissements la mutualisation des ressources en urgentistes qu'impliquerait ce dispositif. En outre, le rapport estime que cette option aurait conduit à « de forts points de crispation quant au lieu retenu pour la localisation de la plateforme » et qu'il aurait été compliqué, une fois la fusion exécutée, d'y intégrer, même à terme, les services du 17, dans la perspective d'un numéro unique général. »Urgences : l'IGAS veut remplacer le 15, le 17 et le 18 par un 112 unique, le Quotidien du médecin, 07/12/2018, https://www.lequotidiendumedecin.fr/hopital/urgences/urgences-ligas-veut-remplacer-le-15-le-17-et-le-18-par-un-112-unique
D’où ce commentaire du patron des pompiers : « Et il y aura un avant et un après Covid19. La problématique, on le voit bien, ce ne sont pas les hommes, mais l’organisation de notre système de santé qui n’est plus en capacité d’absorber les flux en temps de crise. (…) . Il va donc falloir repenser l’organisation de notre système de santé dans son ensemble, et notamment le 112, ce numéro unique qui doit répondre aux urgences et réunir les compétences bleu/blanc/rouge. » On avait déjà dit cela après un décès qui pouvait être attribué en partie à la mauvaise communication entre l’opérateur du 18 et celui du 15.
La coordination médecine de ville/hôpital
Très tôt, dès que nous sont parvenues les images terrifiantes de Chine puis d’Italie, les inquiétudes ont pesé sur l’hôpital et sa capacité à gérer le flux de malades. Très tôt aussi, il a fallu réitérer la consigne de ne se rendre à l’hôpital qu’en cas de symptômes graves. Ce problème souligne une fois de plus le manque de coordination entre hôpital et médecine de ville dont le statut de premiers recours n’a pas été mis en avant. Les médecins ont regretté de ne pas avoir eu plus de consignes plus tôt pour le suivi des patients covid et surtout de ne pas avoir été suffisamment équipés en matériels de protection. C’est aussi vrai pour les autres professionnels de santé (infirmiers libéraux, soins à domicile). Alors que la France essaye de mettre en œuvre d’autres solutions que l’hospitalisation ou les résidences pour personnes âgées, il ne faut pas que ceux qui assurent ce service soient moins protégésCoronavirus : dans le secteur des soins à domicile, « la digue est en train de craquer », Les Echos, 25/03/2020, https://www.lesechos.fr/economie-france/social/coronavirus-dans-le-secteur-des-soins-a-domicile-la-digue-est-en-train-de-craquer-1188554.
La situation au sein des hôpitaux
Au début de la crise, de nombreux hôpitaux étaient déjà en grève depuis des mois, et un profond malaise y existait depuis des années. Les trois plans décidés par Agnès Buzyn, depuis Santé 2022 aux deux de réévaluation des salaires, n’ont rien changé Signe qu’il existe des problèmes fondamentaux d’organisation dans les hôpitaux. Ni la structure actuelle de management, ni le statut de fonctionnaires des personnels ne peuvent répondre aux contraintes d’activités 24/24, très évolutives, humainement sensible et très coûteux.
Pour les situations exceptionnelles comme celle du virus, il faut que la France soit en mesure de mobiliser suffisamment de lits : cela signifie avoir des capacités dans des régions qui ne sont pas forcément les plus peuplées ou équipées habituellement ou pouvoir assurer le transport si nécessaire. Cela signifie aussi mobiliser tout l’équipement et le personnel nécessaire même si on voit que l’appel aux bonnes volontés a été largement suivi, que la reconversion des lits s’est faite rapidement avec formation des personnels pour assurer la charge de travail. Ces bons réflexes ne doivent pas nous empêcher de réfléchir à notre équipement en la matière. Notre pays possède beaucoup plus de lits d’hospitalisation que d’autres pays avancés comme la Suède, sans doute liés à notre retard dans les soins ambulatoires. Mais un récent article de la Tribune indiquait que la France occupait la 19e place des pays de l’OCDE en termes de lits d’hôpitaux en soins intensifs. Loin des trois premiers pays ayant le plus de lits : Japon (7,8 lits pour 1.000 habitants), Corée du Sud (7,1) et Allemagne (6)La France n'a que trois lits en soins intensifs pour 1.000 habitants pour mener la guerre contre le Covid-19, La Tribune, 18/03/2020, https://www.latribune.fr/economie/france/covid-19-la-france-n-a-que-trois-lits-en-soins-intensifs-pour-1-000-habitants-pour-mener-la-guerre-842488.html.
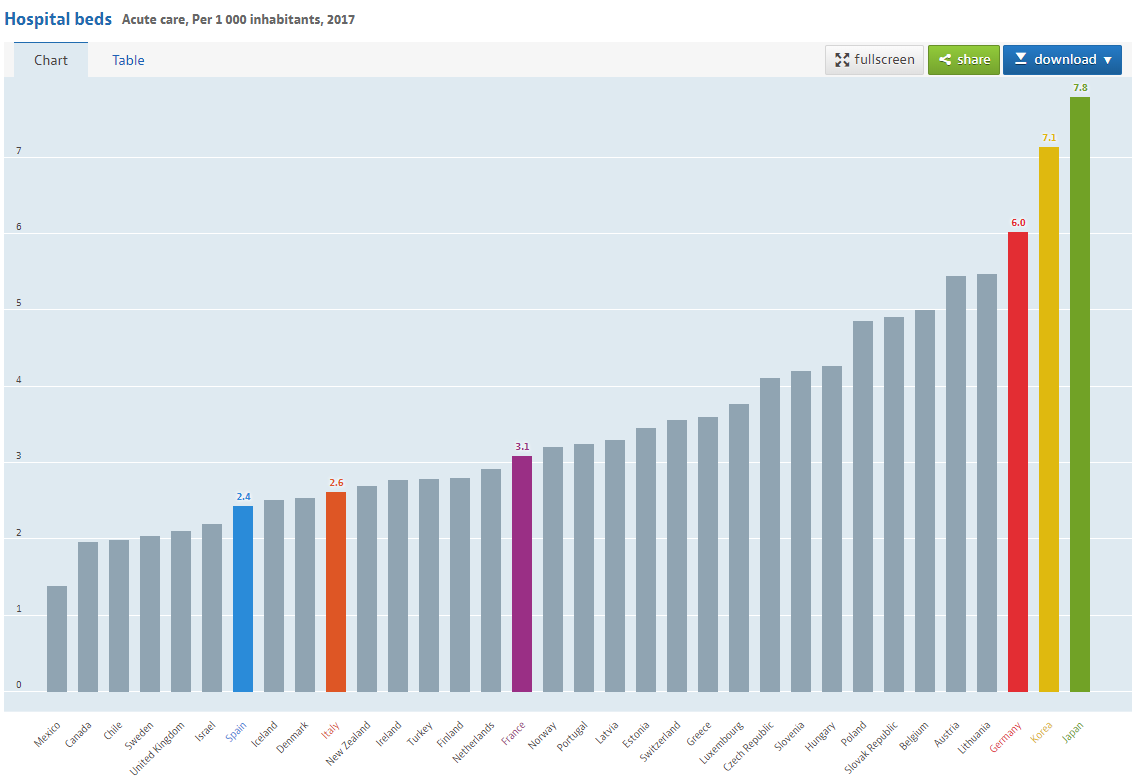
Source : OCDE.
La santé publique
Dans la bataille quotidienne contre le virus, le sujet des équipements pour faire barrière à l’épidémie a pris ces derniers jours une tournure polémique : gels hydro-alcooliques, tests, masques,… Les masques ont manqué très viteMasques: histoire cachée d’une pénurie, l’Opinion, 20/03/2020, https://www.lopinion.fr/edition/politique/masques-histoire-cachee-d-penurie-214795 obligeant à des choix draconiens ceux qui pouvaient en bénéficier ou non, une situation d’autant plus incompréhensible qu’il ne s’agit pas d’équipement très couteux. Il y a eu également des discours trop contradictoires sur l’indication du port du masque. Il se posera bien sûr en temps voulu la question de la gestion du stock, de l’organisation des filières d’approvisionnement, pour comprendre comment le stock de masques FFP2 qui en 2009 atteignait, selon un rapport du Sénat, quelque 579.691.625 unités, et un milliard d'unités pour les masques chirurgicaux, se situerait aujourd'hui à pas plus de 86 millions de masques dont 5 millions sont des FFP2Coronavirus : mais qui a liquidé le stock de masques?, Le Figaro, 23/03/2020, https://www.lefigaro.fr/coronavirus-mais-qui-a-liquide-le-stock-de-masques-1-20200323.
Les mêmes questions se posent sur les gels hydro-alcooliques, équipement encore moins couteux dont on a mesuré la pénurie, menant jusqu’aux vols. Une situation indigne d’un pays comme la France. Enfin, le même problème se pose pour les tests et de leur utilisation à une grande échelle dont l’utilité aurait été d’isoler très tôt les personnes malades.
La gestion de ces fournitures qui se relèvent aujourd’hui déterminantes pour identifier les personnes infectées et enrayer la propagation du virus a failli. Une défaillance qui a obligé notre système de santé publique à s’adapter à la pénurie. La pédagogie organisée autour des gestes barrière est loin d’avoir été suffisante, et a donné l’impression sur plusieurs sujets (inutilité des masques pour les personnes saines, inutilité des dépistages massifs dans la période actuelle) d’adapter les mesures de prophylaxie aux contraintes de la pénurie. Sans remettre en cause l’utilité du confinement, cette mesure demeurait notre seule et dernière arme, avec cependant une conséquence terrible de mise à l’arrêt de notre économie.
Etait-il possible de faire autrement ? Il ne s’agit pas de réécrire l’histoire. Mais notre système de santé public a cruellement manqué d'équipements ce qui n’est pas compréhensible dans un pays qui dépense 203 milliards d'euros en biens et soins médicaux et se situe à la 4e place des pays de l'OCDE avec une dépense totale de santé qui représente 11,2% du PIB.
Autre sujet d'interrogations pour les Français : la bataille médiatique autour de la mise en application d'un protocole comprenant un médicament (l’hydroxychloroquine) défendu ou critiqué selon les points de vue. Il est incompréhensible qu'une telle polémique ait pris cette ampleur et surtout qu'elle nécessite les interventions jusqu'au plus haut niveau de l'Etat et sape la confiance sur les processus de validation des médicaments.
Au delà de la crise actuelle, cette épidémie doit aussi réinterroger la politique de prévention : on le voit l’usage des masques étaient jusqu’alors inconnu dans notre pays alors qu’il est très répandu dans les pays asiatiques. Peut- être faut-il revoir nos pratiques par exemple en période grippe saisonnière ? De même on sait les doutes sur la pratique de la vaccination contre la grippe y compris encore récemment jusque dans le corps médical. Rappelons que les dépenses de prévention sont moins développées en France qu'elles ne le sont en Allemagne (3 milliards d'euros de moins à population comparable). On pourra aussi revenir sur le rôle de la médecine du travail dans les consignes à transmettre aux employeurs, notamment dans les secteurs exposés et obligés de poursuivre leur activité en temps de confinement. Il faut aussi que dans ce cadre, on s'interroge sur la politique de sortie de crise et des équipements et protocoles qu'il faudra mettre en oeuvre pour un retour à la vie normale dans notre pays. Déjà la FFB a annoncé mettre en oeuvre un protocole pour ses salariés qui s'appuiera probablement sur des tests, prises de température obligatoire, des équipements minimums (gels, points d'eau). Cela en attendant les masques pour tous.





