Transports sanitaires : s'inspirer du Royaume-Uni pour faire des économies

La France fait partie des pays européens, avec l’Allemagne, aux dépenses de transports sanitaires les plus élevées. En 2024, 6,5 millions de patients ont bénéficié d’un transport pris en charge par l’Assurance Maladie en France, pour un montant total de dépenses atteignant 6,74 milliards d’euros, dont 3,67 milliards d’euros pour les transporteurs sanitaires et 3,07 milliards d’euros pour les taxis conventionnés, selon le rapport Charge et Produit 2026 de la CNAM.
Les transports sanitaires représentent donc environ 2 % des dépenses de santé annuelles publiques. Au Royaume-Uni, ce sont l’ensemble des dépenses en services de santé auxiliaires qui représentent environ 2 % des dépenses publiques totales de santé, transports sanitaires, services de laboratoires et d’imagerie compris. Selon le National Health Service (l’assurance maladie britannique), les transports sanitaires non urgents représentent une dépense de seulement 460 millions de livres sterling par an, estime un rapport du NHS en 2021, soit environ 477 millions d’euros.
En France, entre 2016 et 2024, les dépenses de transports sanitaires sont passées de 4,4 milliards d’euros à plus de 6,3 milliards d’euros. Pour faire face à l’explosion de ces dépenses, l’Assurance maladie, l’Unocam et les principales fédérations des transports sanitaires ont signé un protocole d’accord de maîtrise des dépenses en septembre 2025, dans l’objectif d’effectuer 150 millions d’économies d’ici 2027 dans le champ des transports sanitaires. Une somme qui paraît dérisoire face aux dépenses totales, qui ne pourront être raisonnées que par une réduction des critères de remboursement des transports sanitaires, dont 90,4 % des dépenses sont dues aux ALD. Comme au Royaume Uni, la prise en charge des transports pour les personnes atteintes de pathologies chroniques ne devrait pas être systématique.
Des transports sanitaires français ultra dispendieux
Il existe deux catégories de transports sanitaires en France : les transports spécialisés (ambulances privées, ambulances d’établissements publics hospitaliers et services mobiles d’urgence et de réanimation (SMUR) des hôpitaux publics) et les transports non spécialisés utilisés par les malades (les transports publics, taxis et voitures particulières). En France comme en Allemagne d’ailleurs, la plupart des trajets, quel que soit le type de transport, peuvent être remboursés par l’Assurance maladie publique.
En France, les frais de transport pris en charge sont généralement remboursés à 55 % sur la base des tarifs conventionnels, sur prescription d’un médecin ou convocation. Pour certains transports, il est nécessaire d’avoir en plus l’accord préalable de l’assurance maladie (par exemple, les transports en avion et en bateau ou pour des trajets de plus de 150 kilomètres, …).
Pour les taxis et les ambulances conventionnés ainsi que les VSL, le patient doit fournir un justificatif de paiement ainsi qu’une prescription médicale pour obtenir un remboursement auprès de l’assurance maladie. En plus des 45 % restants de frais de transport, le patient doit payer une franchise médicale de 4 € par trajet. Cette franchise est plafonnée à 8€ par jour et par transporteur, et à 50 € par an (toutes franchises médicales confondues). Les recettes de la franchise s’élèvent à 39 millions d’euros en 2024.
Il existe cependant de nombreux cas pour lesquels les patients ne sont pas tenus de payer les restes à charge des frais de transports sanitaires.
Ils peuvent d’abord être exonérés de franchise médicale, dans le cas où le patient est :
Un ayant droit mineur des assurés sociaux ;
Un bénéficiaire de la complémentaire santé solidaire ou de l’aide médicale de l’État et des soins urgents ;
Une personne titulaire d’une pension d’invalidité, d’une pension militaire, d’une pension vieillesse substituée à une pension d’invalidité, d’une pension de veuf ou de veuve invalide, d’une rente pour un accident du travail ou une maladie professionnelle avec un taux d’incapacité supérieur à 66,66 % ;
Une femme enceinte à partir du sixième mois de grossesse et jusqu’à douze jours après la date d’accouchement ;
Une victime d’acte terroriste.
Certains patients sont également remboursés à 100 % de leurs frais de transports sanitaires, comme les personnes qui souffrent de maladies chroniques et bénéficient du dispositif des affections de longues durées (ALD) exonérantes[1]. A ce titre, ils sont exonérés du ticket modérateur pour les traitements liés à leur maladie. Ce sont eux sur qui repose la majeure partie des dépenses en transports sanitaires. En 2023, 90,4 % des dépenses de transports sanitaires sont dues aux ALD.
Ainsi, les dépenses de transport sanitaire reposent presque exclusivement sur la Sécurité sociale. Puisque ce sont majoritairement les ALD qui bénéficient des transports sanitaires et que la Sécurité sociale prend ces frais en charge à 100 %, elle finance en 2024 93,2 % des dépenses de transports sanitaires, contre uniquement 3,5 % pour les complémentaires santé, selon la DREES.
Il existe par ailleurs des cas où l’exonération de la franchise et le remboursement à 100 % sont cumulables, comme les femmes enceintes à partir du sixième mois de grossesse encore les personnes titulaires d’une pension d’invalidité, d’une pension militaire, etc. La Cour des comptes a ainsi comptabilisé « pas moins de 140 situations possibles » en matière d’exonération des frais de transport sanitaire, par « combinaison des motifs de prise en charge, d’exonération du ticket modérateur et d’exonération de la franchise ».
Un système britannique plus économe
Coûts des transports sanitaires au Royaume-UniSi le coût total des transports sanitaires au Royaume-Uni a été estimé à environ 460 millions de livres sterling dans un rapport de la NHS publié en août 2021, ce même rapport prévoyait de revoir les critères d’éligibilité aux remboursements des frais transports, ce qui a été effectué en avril 2022. Ainsi, les critères d’éligibilité au remboursement pour les personnes ayant un besoin médical, un handicap cognitif ou sensoriel, un besoin important de mobilité ou de protection, ainsi que pour le transport des aidants et des accompagnateurs ont été clarifiés. Autrement dit, les critères d’éligibilité ont été élargis et clarifiés pour permettre à certains patients de bénéficier du remboursement des frais de transport sanitaire. Il est donc possible que le coût des transports sanitaires pour le NHS ait augmenté à la suite de la mise en place de ces réformes, sans pour autant exploser. |
Au Royaume-Uni, la prise en charge des frais de transports sanitaires par le NHS, autre que les transports d’urgence, peut être obtenue pour deux motifs distincts : soit l’état de santé du patient, soit son niveau de revenu.
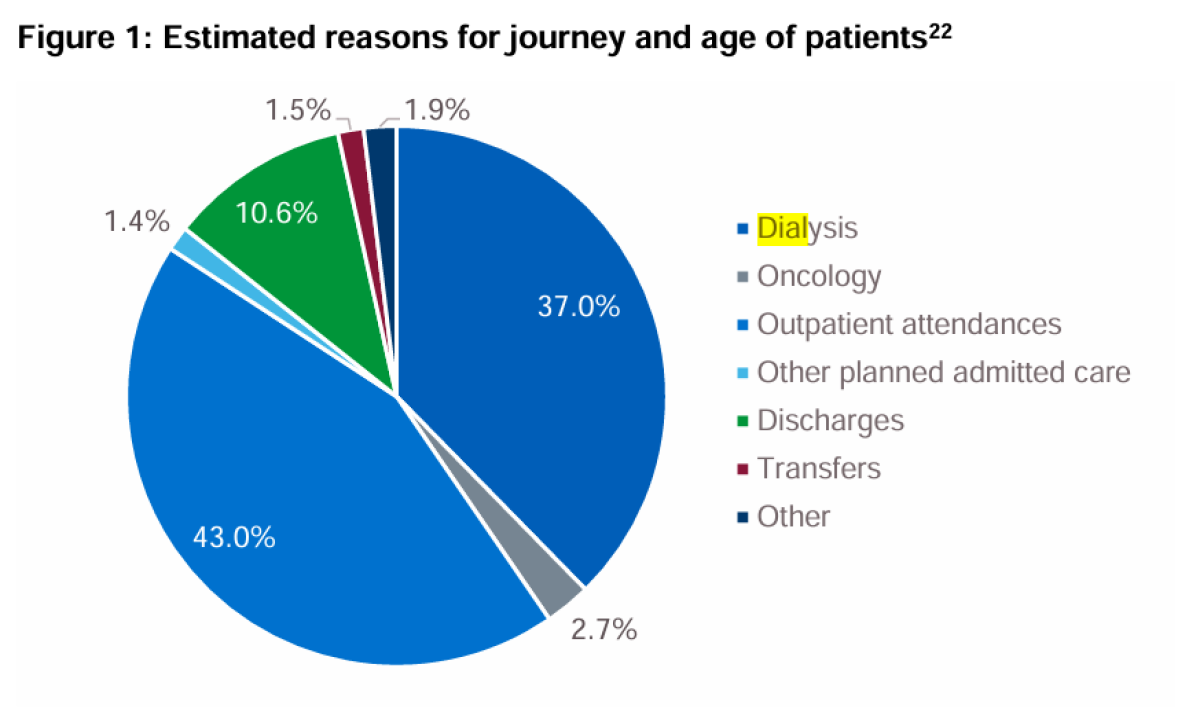
Ainsi, la prise en charge des transports pour les personnes atteintes de pathologies chroniques n’est pas systématique au RU. Elle dépend plutôt de l’état de santé du patient. Seuls les patients recevant un traitement d'hémodialyse reçoivent automatiquement une prise en charge par le NHS des transports pour tous les trajets aller-retour vers les centres d'hémodialyse.
Par ailleurs, le contrôle de la nécessité des trajets de transports semble plus strict. En Angleterre, les patients doivent remplir auprès du transporteur un formulaire de diagnostic à chaque trajet effectué afin de vérifier que leur état de santé justifie toujours cette prise en charge. Les patients soignés pour un cancer ou une dialyse en sont les seuls dispensés. Autrement dit, les patients nécessitant des soins « primaires » (qui veulent effectuer une simple consultation) ne pourront pas bénéficier d’un remboursement de frais de transports sanitaires.
Pour les personnes ne pouvant pas se déplacer, le NHS met plutôt en place des systèmes de soins à domicile !
Enfin, point essentiel du système britannique, le choix du mode de transport est plus contrôlé. Pour rappel, en France comme en Allemagne, le médecin prescrit le transport pour son patient. En Angleterre, la demande du patient est encadrée par un référentiel listant les critères cliniques d’éligibilité par type de véhicule pour guider les transporteurs dans l’attribution du transport le plus adapté. Les incitations aux transports partagés sont aussi plus fortes, surtout pour les transports vers des lieux de traitements ambulatoires récurrents. Une centrale de réservation attribue un transport partagé (taxi ou minibus) aux patients qui remplissent les critères d’éligibilité. Le nombre de patients présents dans le véhicule n’est pas plafonné, ce qui permet de transporter plusieurs patients ayant des traitements le même jour au même endroit. Si le patient refuse cette option, son transport ne sera pas pris en charge par l’assurance maladie. En France, la seule sanction des patients refusant le transport partagé sans contre-indication médicale est le retrait de l’accès au tiers-payant pour leur trajet.
Dans son rapport sur l’analyse des transports sanitaires non-urgent, le NHS insiste sur le fait qu’il ne limite pas l’aide à l’accès aux transports sanitaires à l’aspect financier. Le rôle du NHS est aussi de faciliter le transport des patients qui ne rentrent pas dans les critères cités ci-dessus. Le rapport cite comme exemple le University College London Hospitals où le personnel peut réserver un taxi aux patients, qui règlent ensuite la course par eux-mêmes. Le NHS propose également un parking gratuit aux personnes handicapées ou aux patients fréquentant régulièrement l'hôpital. Le Royaume-Uni a donc mis en place un système d’aides graduées, spécifiques aux besoins des patients.
L’assurance maladie britannique a aussi mis en place un programme de santé d’aides financières pour les personnes aux plus bas revenus, le NHS Low Income Scheme, qui permet, entre autres, d’obtenir un remboursement de frais de transports sanitaires. Pour faire partie du programme, le patient doit justifier qu’il a un petit patrimoine ou que lui ou son/sa partenaire bénéficie d’une aide au revenu, d’une allocation chômage, etc. Cependant, ces personnes sont extrêmement minoritaires parmi les patients ayant droit à un remboursement concernant les transports sanitaires, la plupart d’entre elles ayant déjà l’accès gratuit aux transports en commun, considérés alors comme transports sanitaires. La NHS estimait ces dépenses entre 5 à 10 millions de livres sterling chaque année.
Ainsi, la Caisse Nationale d’Assurance Maladie dans son rapport Charge et Produit 2025, schématise l’accès aux transports sanitaires en Allemagne, en France et en Angleterre de la manière suivante.
Prise en charge sur financement public national selon le motif de transport médicalement requis
Motif de transport | Couverture universelle en France | Couverture restreinte à certaines populations en Angleterre |
| Urgence | Oui | Oui |
| Hospitalisation | Oui | Prise en charge du transport en dernier recours (critères médicaux remplis et absence d’aidant pouvant assurer une aide au trajet) * |
| Sortie d'hôpital | Oui | Prise en charge du transport en dernier recours (critères médicaux remplis et absence d’aidant pouvant assurer une aide au trajet) * |
| Soins ambulatoires, dont traitements oncologiques et dialyses | Oui | Prise en charge du transport en dernier recours (critères médicaux remplis et absence d’aidant pouvant assurer une aide au trajet) * |
| Interhospitalier | Oui | Oui |
* sauf pour les patients en dialyse où la prise en charge du transport est désormais systématique depuis 2021
On voit bien qu’au Royaume-Uni, seuls les patients ne pouvant pas effectuer le trajet vers leur lieu de traitement (ou avec l’aide d’un proche) peuvent bénéficier d’un transport sanitaire pris en charge par le NHS. La France quant à elle considère le remboursement des frais de transports sanitaires comme une aide casi universelle en la généralisant à tous les patients bénéficiant des ALD. De l’autre côté de la Manche, cette prise en charge est évaluée au cas par cas, et seulement généralisée pour les patients en dialyse.
En bref, les quelques leçons à tirer du système britannique peuvent être résumées de la manière suivante :
renforcer le contrôle pour s’assurer que le trajet de chaque patient est nécessaire et que le patient n’a pas d’autres moyens de se rendre à son traitement.
renforcer les sanctions si le patient refuse le transport partagé.
proposer d’autres types d’aides au transport sanitaires, pas uniquement le remboursement des frais de transport : places de parking gratuites pour les patients récurrents, services de mise en relation patients/transporteurs.
Les solutions avancées par l’Assurance maladie
En France, entre 2016 et 2024, les dépenses remboursées de transports sanitaires sont passées de 4,4 Md€ à plus de 6,3Md€, soit une augmentation de 46 % en seulement 8 ans. Le nombre de patients transportés a quant à lui augmenté de 14 % entre 2016 et 2023, dont 25 % pour les taxis uniquement. Face à l’augmentation drastique des dépenses de remboursement des transports sanitaires, l’Assurance Maladie (AM) semble vouloir faire évoluer les pratiques et l’organisation du secteur. Dans son rapport sur l’évolution des charges et des produits au titre de 2026, elle identifie plusieurs facteurs qui expliquent la hausse des dépenses : « un recours encore limité au transport partagé, un manque d’adéquation entre le mode de transport mobilisé et le besoin et/ou la situation du patient, une tarification et un système de facturation inadapté pour les taxis conventionnés, un déploiement insuffisant des plateformes de transports et une organisation sous-optimale du parcours du patient, notamment à l’entrée et à la sortie de l’hôpital ». Des facteurs que le système anglais semble avoir d’ores et déjà neutralisés.
Le 24 septembre 2025, l’AM, l’Unocam et les principales fédérations des transports sanitaires ont signé un protocole d’accord de maîtrise des dépenses, dans l’objectif d’effectuer 150 millions d’économies d’ici 2027 sur le champ des transports sanitaires. Pour cela, le protocole vise à réduire le recours à l’ambulance programmée et d’accélérer le développement du transport partagé, beaucoup moins coûteux. L’AM cherche aussi à améliorer les pratiques professionnelles des transporteurs en intensifiant leurs incitations à la certification et en renforçant la lutte contre les fraudes. En effet, en 2024, les anomalies de facturation des transporteurs sanitaires représentent un enjeu financier d’environ 563 millions d’euros. On estime le montant des fraudes pour les transporteurs sanitaires à 41 millions d’euros en 2024.
Pour assurer le respect des règles de facturation, l’AM veut notamment généraliser l’utilisation du service électronique de facturation intégré (SEFI), qui encadre la transmission électronique des factures et pièces justificatives relatives aux prestations de transports sanitaires. Même si en 2024, un peu plus de 70 % des facturations des transports sont effectuées par le biais du SEFI, seulement 2 % des taxis conventionnés ont utilisé cette plateforme. Cela reste un problème majeur alors que plus de 46 % des dépenses de transports sanitaires de l’Assurance Maladie sont dues aux transports en taxis en 2024.
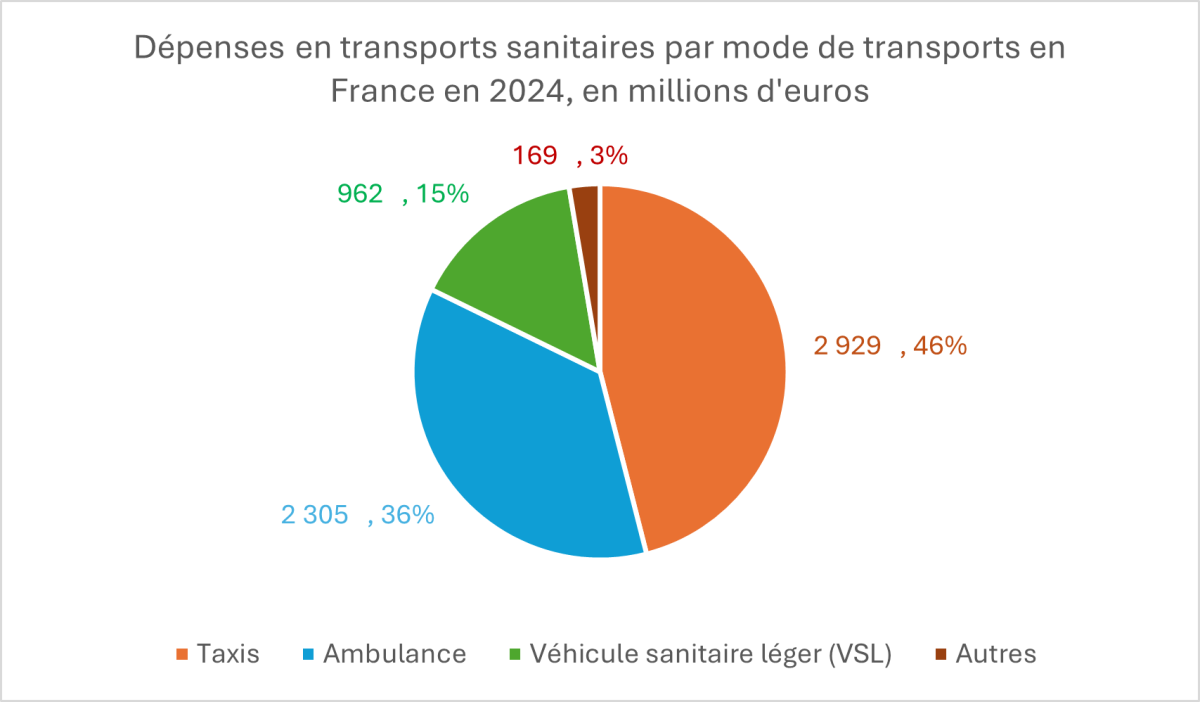
La CNAM propose finalement de mettre en place d’ici 2026 une plateforme « afin de qualifier au mieux les besoins en matière de transport sanitaire et ainsi garantir la pertinence des prescriptions de transport (validation de l’incapacité de déplacement, qualification du besoin de transport sanitaire, choix du type de transport adapté, etc.) ». Cette plateforme serait garante de l’éligibilité du patient au mode de transport prescris, et permettrait aux prescripteurs qui en ont l’envie de se décharger de cette contrainte administrative. Cette initiative ressemble fortement au système déjà en place au Royaume-Uni, où le rôle du médecin est simplement de prescrire le traitement auquel son patient doit se rendre. Néanmoins, elle ne serait pas généralisée, alors qu’une extension de son utilisation au niveau national permettrait d’obtenir des prescription unifiées et contrôlées par l’Assurance Maladie.
Si certaines des mesures énoncées par la CNAM ou formalisées dans la convention pourraient nous rapprocher du modèle anglais, rien ne semble annoncer la révision des conditions de remboursement des transports sanitaires, en se concentrant sur l’état de santé réel et les capacités du patient à se déplacer par ses propres moyens, comme au Royaume-Uni. Or sans cela, les coûts resteront démesurés. En effet les 150 millions d’euros d’économies pour 2027 paraissent dérisoires face aux 6,7 milliards de dépenses totales pour les transports sanitaires, surtout mis en regard avec les dépenses anglaises totales de 477 millions…
De la même manière, si la France dépensait comme le Royaume-Uni pour les transports sanitaires en pourcentage du PIB, les dépenses totales de transports sanitaires ne seraient pas de 6,7 milliards par an mais de 467 millions d'euros, soit une division par 14 du coût des transports sanitaires, qui semble tout à fait hors d'atteinte.
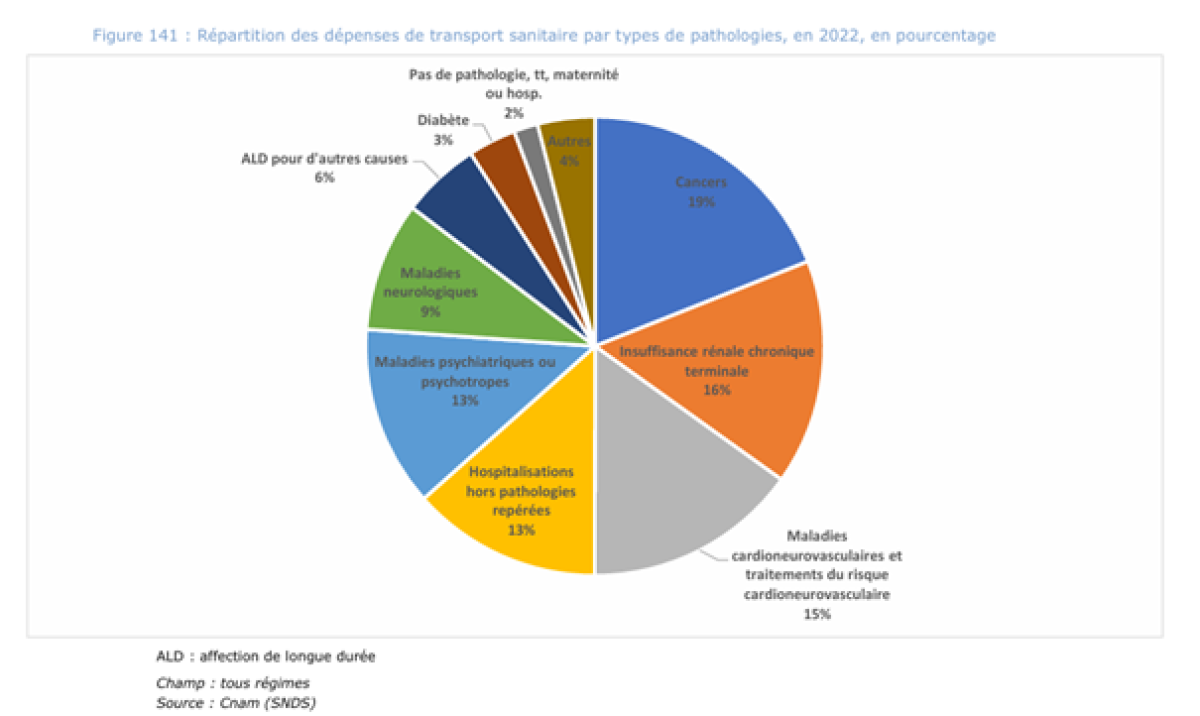
Par exemple, le coût des transports sanitaires pour les patients sous dialyse, qui bénéficient au Royaume-Uni d'un accès renforcé à la prise en charge des transports en commun, qui comptent comme un transport sanitaire au Royaume-Uni, resterait élevé en France. Il est aujourd'hui de 784 millions d'euros par an, et ce parce que la France est un pays beaucoup moins densément peuplé, avec des populations vieillissantes qui habitent encore des milieux ruraux sans accès aux transports en commun, et éloignés des établissements de santé.
Cela dit, alors que seulement 2,7 % des transports sanitaires au Royaume-Uni ont été effectués pour permettre à des patients de suivre un traitement en oncologie, si la France se calait sur le Royaume-Uni, puisque 19 % des transports sanitaires concernent actuellement les patients en oncologie, alors l’Assurance maladie pourrait économiser plus d’un milliard d’euros selon nos calculs.
Si la réduction de nos dépenses de transports sanitaires à 467 millions ne semble aujourd’hui pas crédible, et que l’on ne peut pas réellement comparer les populations de patients entre les deux pays, cela laisse cependant à la France une large marge de manœuvre pour faire des économies sur les transports sanitaires.
[1] https://www.ameli.fr/assure/droits-demarches/maladie-accident-hospitalisation/affection-longue-duree-ald/affection-longue-duree-maladie-chronique





