Télémédecine : la CNAM assiégée

Pour combler 20 ans de retard des hôpitaux français en chirurgie ambulatoire, un plan d’urgence a été lancé en 2014, encore loin d’avoir atteint ses objectifs en 2018. Pour rattraper 15 ans de retard en télémédecine, un autre plan d’urgence sera lancé ce mois-ci par la CNAM. Et pour que chaque Français dispose d’un dossier médical informatisé comme dans de nombreux autres pays, il faudra attendre encore des années et un autre plan.
Que ce soit pour la qualité des soins ou leur coût, pour le confort des malades ou le travail des soignants, ces retards très pénalisants démontrent qu’il y a quelque chose de fondamental qui ne fonctionne pas dans notre système de santé. Ce n’est pas le manque de moyens puisque la France consacre à la santé autant que les pays européens les plus dépensiers. Ce n’est pas la compétence des professionnels, puisque la France n’est pas en retard pour les innovations purement médicales. Mais c’est visiblement l’organisation du système. Dans tous les domaines (ambulatoire, télémédecine, dossier médical, nouveau partage des tâches entre professionnels) ce sont les indispensables changements d’organisation qui butent sur une structure centralisée réfractaire aux initiatives.
Heureusement, les plus créatifs finissent toujours par abattre ou contourner les murailles. Et si la CNAM en position de monopole est trop lourde pour être agile, les regroupements qui s’opèrent entre complémentaires santé, laissent penser qu’elles seront bientôt à la fois assez puissantes et dynamiques pour offrir une alternative à la CNAM.
L’AVENIR DE L’ASSURANCE MALADIE Rapport de la Cour des Comptes de novembre 2017 L’actuelle mixité de la couverture maladie, partagée entre assurance maladie obligatoire et assurances complémentaires, pose ainsi des questions très lourdes d’inégalités dans l’accès aux soins, sans préjudice des difficultés qui en résultent pour un pilotage plus efficient du système de santé. |
Il aura fallu attendre janvier 2018 pour que la CNAM commence à négocier avec les médecins libéraux des possibilités de télémédecine. Seules des EPHAD (maisons de retraites médicalisées) avaient fini, deux mois plus tôt, par convaincre la CNAM de pouvoir l’expérimenter. Ces structures ont des besoins (fréquence des consultations, difficultés de déplacement des malades, isolement pour certaines) et des moyens (présence d’infirmières et d’aides-soignantes) particulièrement favorables à cette technique.
Avec des possibilités de téléconsultation même limitées, mises en place trois ans avant la CNAM, les complémentaires santé n’en sont pas à leur coup d’essai : ce sont elles qui ont créé des réseaux de soins (opticiens, audio-prothésistes), des partenariats et des filières de conseils et de soins (dentaires, ostéopathie). Tous services attendus depuis longtemps par les assurés. Des complémentaires santé comme la MGEN gèrent aussi des établissements de soins, ce qui peut accroître leurs compétences dans l’évaluation de la qualité et de la pertinence des soins, et dans l’orientation de leurs clients dans le système de santé.
Trois types de complémentaires santé
Sur le plan administratif, les 500 complémentaires santé se répartissent en trois catégories : mutuelles, instituts de prévoyance et société d’assurances. Leurs parts de marché respectives ont un peu varié après l'Accord National Interprofessionnel (ANI) de juin 2013 qui impose à tous les employeurs d’affilier leurs salariés à une complémentaire santé.
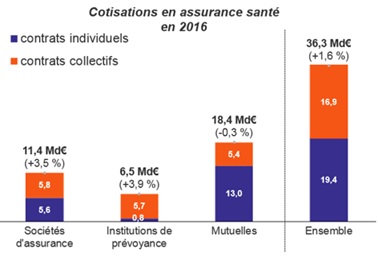
Source : Fédération française de l’assurance
Regroupements
Le nombre de complémentaires est en très forte diminution depuis une quinzaine d’années, et les rapprochements concernent maintenant de très grands opérateurs généralistes de protection sociale. En 1999, COVEA avait fédéré les MAAF (artisans), MMA (mutuelles du Mans), et GMF (fonctionnaires). En 2008, ce sont les groupes Malakoff et Médéric qui ont fusionné. Puis AG2R La Mondiale et Prémalliance en 2012, et en 2015 création de ViaSanté regroupant onze mutuelles. En septembre 2017, la création de VYV fédère six mutuelles santé : Harmonie mutuelle, MGEN, MNT (territoriale), MGEFI (ministères de l’économie et des finances), MMG (Caraïbes), Harmonie fonction publique, ces quatre dernières faisant partie du Groupe Istya. Enfin, actuellement, La Matmut et AG2R La mondiale ont annoncé des négociations pour se rapprocher, la Macif et Aesio préparent leur regroupement, et la Mutuelle générale serait à la recherche de partenaires. Des regroupements souhaitables, à condition qu’ils n’interdisent pas l’entrée sur le marché de nouveaux acteurs disposant d’atouts spécifiques (ex. 100% dématérialisés comme OSCAR aux Etats-Unis).
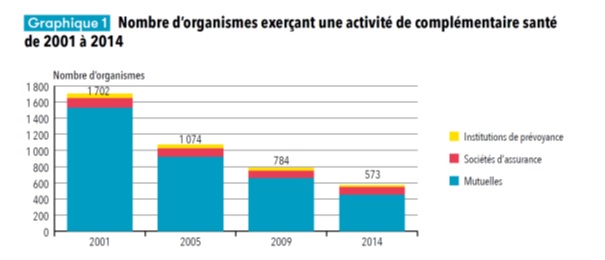
Source : DREES
Les moteurs de ces regroupements sont variés. D’abord des règles de sécurité financière imposées au niveau mondial suite à la crise de 2009. Mais les complémentaires santé sont aussi sensibles aux critiques sur leurs frais de gestion, inévitables dans la structure actuelle, éclatée et à deux niveaux. Plus fondamentalement, les complémentaires santé ont réalisé que leurs adhérents attendent de leur assureur plus que des remboursements : prévention, conseils dans le choix de la filière de soins et sur les prix, accès à des tarifs de groupe. Tous services que la Sécurité sociale ne fournit pas ou très peu, et ne peut pas fournir étant en position de monopole. Enfin, soumises à la pression des pouvoirs publics, les complémentaires sont conscientes qu’elles doivent se rendre indispensables face aux campagnes[1] en faveur d’un assureur unique comme au Royaume-Uni, où la CNAM absorberait les complémentaires. Le succès des classements annuels des « meilleurs » établissements et services de soins publiés notamment par Le Point, Le Figaro ou L’Obs, prouvent qu’il existe une forte demande d’informations dans ce domaine. Un besoin justifié, la santé étant un sujet plus critique pour les Français que les restaurants ou les automobiles pour lesquels ils disposent depuis longtemps de guides compétents.
En 2015, les dix premiers groupes de complémentaires santé perçoivent environ la moitié des cotisations santé, mais seulement 11% du budget de la CNAM :
Données 2015 | En milliards d’euros de Cotisations ou de budget |
|---|---|
Harmonie Mutuelles | 2,6 |
Istya | 2,4 |
AG2R La Mondiale | 1,9 |
GROUPAMA | 1,9 |
Axa France | 1,9 |
Malakoff-Médéric | 1,8 |
Covéa | 1,5 |
BTP Prévoyance | 1,5 |
Humanis | 1,4 |
Allianz France | 1,3 |
Total de ces 10 complémentaires | 18.164 |
Total dépenses CNAM | 160.000 |
Nouveaux services
Au-delà des remboursements, les clients de la plupart de ces complémentaires bénéficient de services liés à leur santé. Santéclair de COVEA et Allianz auquel adhèrent une trentaine de complémentaires, Réseau Itelis auquel ont accès les clients d’AG2R La Mondiale et de 70 autres complémentaires, AXA Assurance et d’autres organismes du même genre proposent des services qu’ils décrivent par exemple dans ces termes :
« Avant l’hospitalisation, vous êtes guidé dans le choix de l’établissement correspondant à vos besoins. Grâce à votre complémentaire santé, profitez d’avantages permanents et exclusifs dans notre réseau de partenaires de santé (optique, dentaire, audioprothèses). En choisissant un professionnel partenaire, vous bénéficiez de tarifs négociés, de services privilégiés et du tiers-payant. »
Ces services sont encore limités, les 500 complémentaires santé ne gérant que 15% des dépenses de santé et n’ayant connaissance que du prix de ce qu’elles remboursent, très peu de ce qu’elles financent. Typiquement, elles savent que leur remboursement concerne un médicament ou un soin qui coûte 20 euros pris en charge à 60% par la CNAM, mais ne savent pas de quoi il s’agit. Plus généralement elles n’ont pas accès aux données de santé de leurs adhérents, anonymisées ou pas suivant les décisions de chacun. Une lacune qui prive les complémentaires de moyens d’évaluer finement et objectivement les filières de soins, et des possibilités de fournir, à ceux de leurs adhérents qui le souhaitent, des programmes de prévention adaptés et de conseils pertinents. Les campagnes massives de la CNAM pour la vaccination contre la grippe ou le dépistage du cancer du côlon sont utiles mais restent rudimentaires par rapport à ce qui est couramment faisable en tenant compte à la fois de l’histoire individuelle de chaque assuré et des données statistiques concernant des millions d’assurés[2].
6 niveaux de télémédecine | Exemples | Compléments |
|---|---|---|
Orientation | Centre « 15 » |
|
Consultation simple à partir des symptômes et du dialogue | Entretien audio ou video | Accès au dossier médical |
Consultation avec échange de données simples | Photo (ex. dermatologie), rythme cardiaque, tension, température, poids, niveau glycémie | Accès au dossier médical
|
Consultation avec échange d’analyses ou d’images | Photo en dermatologie, rythme cardiaque, tension, température, poids, niveau glycémie, analyse de sang ou d’urine | Accès au dossier médical Assistance d’une infirmière, cabine de consultation |
Consultation de spécialiste expert | Analyse d’une image médicale par un expert spécialisé | Accès au dossier médical Présence d’un médecin |
Chirurgie | Intervention planifiée, site isolé | Accès au dossier médical Chirurgie avec robot |
Débloquer le système de santé
Notre système de santé est dans une impasse. C’est évident dans les hôpitaux, handicapés par des règles de fonctionnement inadaptées, qui cumulent les déficits, les retards à mettre en place les évolutions technico-administratives nécessaires (ex. chirurgie ambulatoire) et le mécontentement des personnels. Mais aussi dans le secteur libéral de ville où la permanence des soins n’est pas toujours bien assurée, et où les médecins déçus hésitent à s’installer. De son côté, le secteur des établissements privés de soins (cliniques) vit dans l’incertitude, menacé par des contraintes administratives décidées par un acteur unique en double conflit d’intérêts, politicien et économique : tarifs inférieurs à ceux des hôpitaux, menaces sur les autorisations d’ouverture ou de maintien de services de soins, difficultés à être reconnu comme experts capables de recevoir des internes, et concurrence d’hôpitaux publics bénéficiant de subventions publiques pour leur modernisation/reconstruction ou pour combler leurs déficits. Enfin, la communication entre les trois secteurs de la filière de soins est insuffisante pour fournir aux assurés un suivi efficace de leur santé.
Une grande partie de ces problèmes proviennent de la lourdeur de l’acheteur principal de soins (la CNAM) incapable de choisir, de motiver et de sanctionner ses fournisseurs en fonction des intérêts des assurés et des patients. Non pas par mauvaise volonté ou incompétence, mais par lourdeur et par principe : en position de monopole, la CNAM a un rôle de gestion budgétaire sous contrainte de faire le moins de vagues possibles. Le système de santé étant très complexe et confronté à des progrès de plus en plus rapides et structurels, personne ne connait les bonnes solutions à venir. Seules des approches diversifiées peuvent permettre de découvrir les bonnes méthodes, surtout pas les ukases du ministère de la santé ou de la CNAM. Exemple : le suivi à distance des malades diabétiques par la CNAM piétine depuis dix ans sans grands résultats. Sur ce seul sujet, ce sont cinq à dix méthodes différentes que des partenaires très motivés auraient dû pouvoir mettre en place.
Il est frappant que le développement des téléconsultations se soit fait dans les marges étroites laissées par le monopole public :
1) des services de consultations par téléphone se sont déjà développés alors qu’ils sont payants et pas remboursés, par exemple dans le domaine pédiatrique où les parents ont souvent des questions urgentes ;
2) d’autres sont pris en charge par des complémentaires santé.
Les deux montrent l’avantage de la diversité, surtout face à la vague de révolutions technologiques et organisationnelles du XXIème siècle. Les gouvernements ne pourront pas protéger indéfiniment la CNAM contre les exigences des assurés habitués à avoir, dans d'autres domaines, tout et tout de suite, ni contre les progrès techniques et d’organisation, ni contre les initiatives des complémentaires santé. Les mutuelles et assureurs qui se seront regroupés en quelques dizaines d’acteurs seront suffisamment puissants pour fournir à leurs clients un service performant, et aux fournisseurs de solutions et de soins publics et privés des possibilités d’initiatives innovantes et rapides. Le rachat par AXA annoncé ce-jour de la start-up américaine Maestro Health pour 127 millions d'euros pour passer d'un rôle de payeur à un rôle de partenaire de ses clients est un exemple parmi de nombreux autres des mouvements stratégiques des complémentaires santé.
Conclusion
Le problème de fond qu’il faut résoudre en 2018 n’est pas de savoir comment faire pour que notre système de santé finisse par rattraper ses retards en chirurgie ambulatoire ou en télémédecine[3], mais comment l’organiser pour qu‘il ne prenne plus de retard. Comme tous les châteaux-forts, celui de la CNAM finira par céder. Ramenée au niveau d’un assureur au premier euro parmi d’autres, la CNAM pourra se régénérer comme France Telecom l’a fait une fois débarrassé du confort et du carcan de son monopole. Le plus tôt sera le mieux si les Français veulent être bien soignés au meilleur coût, et que les progrès technologiques portés par des multinationales ne bouleversent pas notre système de santé sans demander l’avis de nos responsables politiques.
Complément du 2 février : Amazon, Berkshire Hathaway et JPMorgan ont annoncé une entreprise commune pour améliorer le système de santé aux Etats-Unis.
[1] Livre de Martin Hirsch, directeur de l’AP-HP
[2] Des scandales sanitaires comme celui du Mediator auraient probablement été détectés et corrigés rapidement si les données médicales anonymisées avaient été accessibles par d’autres assureurs que la CNAM.
[3] Le reportage sur le Groenland montre comment cette pratique est utilisée de façon courante dans ce pays aux moyens modestes.
Réactions
Sujet : la CNAM
Commentaire : Il est bien clair qu'il faut tirer avantage de la double gestion des dossiers maladie, qui en soi est stupide. Donc donner aux mutuelles la permission d'avancer vers moins de dépenses pour plus d'efficacité des soins.
Mais en même temps il faut donner un peu d'air aux cliniques privées qui elles, savent suivre le progrès.
------------------------------------------------------------------------------------------------------------------------------------
Sujet : Structure et gouvernance du système de santé
Commentaire : "La CNAM voit tout mais ne peut rien (entravée comme elle l'est par sa position et par sa nature), les complémentaires pourraient tout mais ne voient rien". Citation d'une remarque formulée en 2016 lors d'un colloque privé par un orfèvre : un ancien directeur général de la CNAM. L'article ci-dessus pointe bien ce nœud gordien. Comme fait aux Pays-Bas, c'est aux complémentaires regroupées et puissantes de manger le régime de base et de piloter les parcours de soins sous la surveillance vigilante de la puissance publique.
------------------------------------------------------------------------------------------------------------------------------------------------------
Sujet : le système que tout le monde nous envie
Commentaire : La CNAM, l'autre "mammouth" ! à dégraisser d'urgence . . .
------------------------------------------------------------------------------------------------------------------------------------






