Crise sanitaire : quel soutien médical du service de santé des armées ?
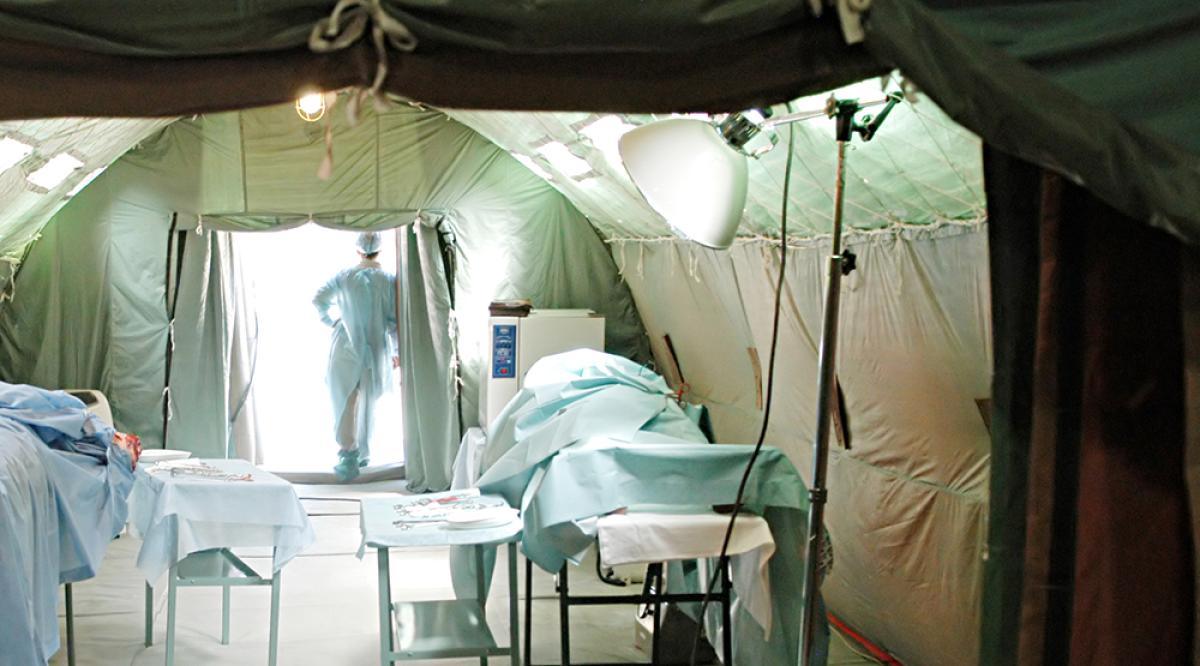
Le président de la République française, Emmanuel Macron, a visité, le 25 mars 2020, l’hôpital militaire de campagne installé à Mulhouse (Haut-Rhin) à la suite de son installation sur un parking du groupe hospitalier régional (GHR) de la région de Mulhouse et Sud-Alsace « Emile Muller ». Une initiative inédite qui a demandé une adaptivité rapide du service de santé des armées (SSA) pour créer 30 lits, en plus des 117 lits mis à disposition dans les hopitaux d'instruction des armées (HIA) (dont 40 lits en réanimation).
La doctrine du soutien médical du service de santé des armées (SSA)
Depuis 1963 et à partir des différents retours d'expérience des guerres coloniales (Indochine 1946-1954, Afrique du nord 1954 - 1962), des expéditions (Suez - 1956) et des OPEX, les forces armées françaises privilégient le soutien médical de l'avant contrairement aux forces américaines qui optent, depuis la guerre du Viet-Nam, pour l’évacuation rapide des blessés et malades vers l’arrière des zones de combat : ils comptent pour cela sur une logistique aéromobile importante.
En France, la doctrine médicale du SSA vise à la prise en charge des blessés et des malades au plus tôt et au plus prés des unités combattantes par son personnel médical : chirurgiens et médecins de diverses spécialités, anesthésistes-réanimatrices et anesthésistes-réanimateurs, infirmières et infirmiers, aides-soignantes et aides-soignants et auxiliaires sanitaires. L'objectif ? Garantir aux personnels combattants un soutien de proximité en leur assurant les meilleures chances de survie et de récupération fonctionnelle et une évacuation la plus rapide possible vers la métropole : ce concept étant considéré, à juste titre, comme un facteur essentiel du moral du combattant.
L'organisation du soutien médical du SSA en OPEX
Le schéma, ci-dessous, met en évidence la chaîne du soutien médical du SSA en OPEX qui est articulée sur 4 niveaux ou rôles.
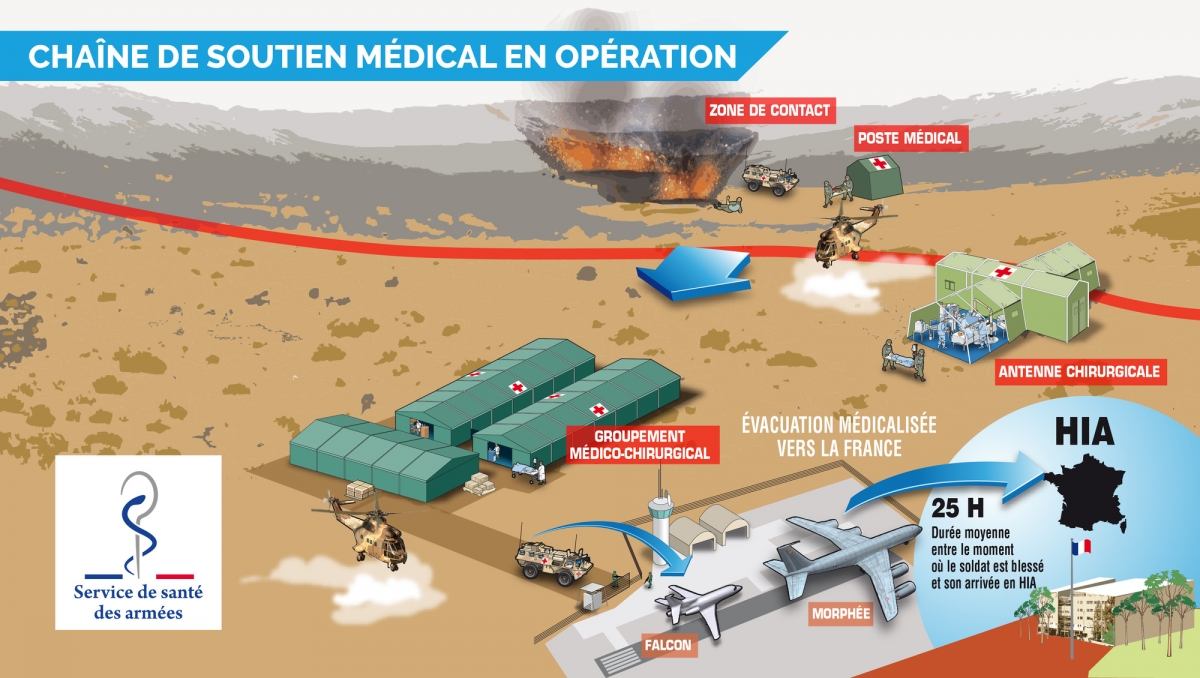
Plus précisément, les missions de ces 4 niveaux sont les suivants :
- Le poste médical opérationnel intégré dans l'unité de combat (en général 150 combattants) dont il assure le soutien, qui est composé de médecin, infirmière ou infirmier et auxiliaire-sanitaire formés pour agir en situation d'isolement et en milieu hostile et dont le nombre varie en fonction de la mission à réaliser. La mission de ses personnels est de dispenser les soins d'urgence et de réanimation : il s'agit de la médicalisation « à l'avant » ;
- L'antenne chirurgicale (aéroportée ou parachutiste) qui est une unité médicale opérationnelle de 12 à 15 personnels pouvant être aérotransportée et déployée en moins de 3 heures pour une force d'environ 1.000 combattants. Sa mission est de pratiquer la réanimation et les gestes chirurgicaux de sauvetage afin de limiter les séquelles et stabiliser les blessés (10 lits d'accueil), avant leur évacuation ;
- L'hôpital médico-chirurgical qui est une unité médicale opérationnelle déployée sous différentes structures (tente, métallo-textile, préfabriqués, ou dans un bâtiment existant) pouvant disposer de plusieurs blocs opératoires, d'équipements d'imagerie médicale, d'un scanner, d'un laboratoire d'analyse, d'un cabinet dentaire et des modules de chirurgie spécialisés en neurochirurgie, ophtalmologie et ORL avec une capacité d'hospitalisation est de 15 à 60 lits. Une structure de ce type a été gérée par le SSA en Afghanistan (Kaboul à proximité de l'aéroport international) entre 2009 et 2013 ;
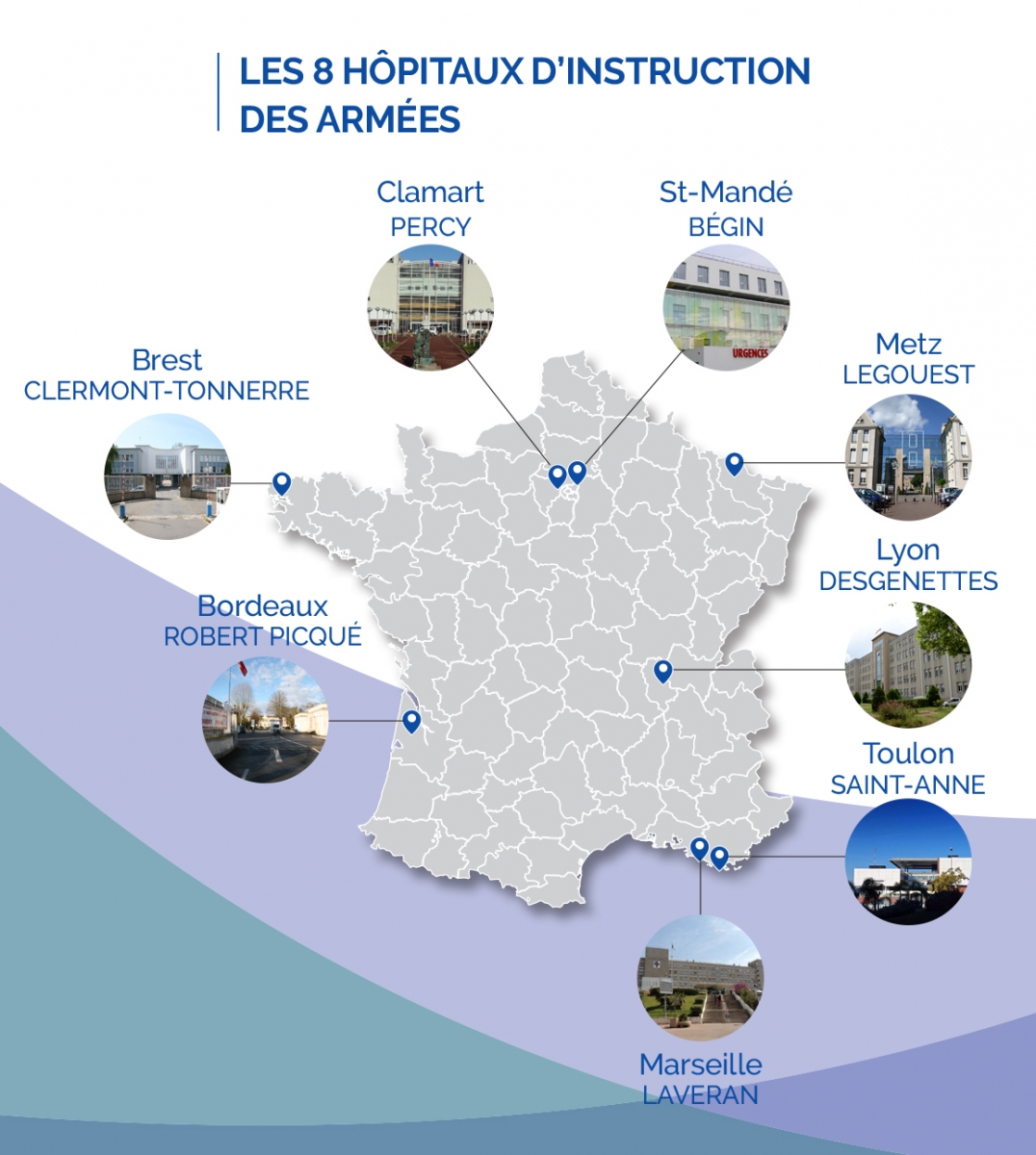
- Les 8 HIA[1] d'une capacité actuelle d'environ 1.750 lits qui s'apparentent à des centres hospitaliers universitaires (CHU) et pratiquent le traitement définitif et la rééducation des blessés et des malades. La loi du 17 janvier 2002, dite de modernisation sociale, définit le nouveau dispositif de santé publique en posant comme principe général que « les hôpitaux des armées concourent au service public hospitalier ». Mais il convient de préciser que ce principe est subordonné à la satisfaction préalable des besoins des armées, des forces de l'ordre (gendarmerie) et des unités de sécurité civile (personnels militaires[2])[3].
- Le personnel médical du niveau 1 est fourni par les centres médicaux des armées (17 en métropole) et des antennes médicales qui leur sont rattachées et situées à proximité des bases militaires ou dans leur implantations ;
- Le personnel médical des niveaux 2 et 3 sont fournis par les HIA.
Ce qui a été mis en place dans le cadre de la lutte contre le COVID-19
Outre les capacités de réanimation offertes actuellement par les HIA pour le soin des malades atteints du COVID-19 (117 lits dont 40 de réanimation[4]), cet hôpital militaire de campagne de Mulhouse qui est une structure temporaire armée d'une centaine de personnels (médecins, infirmières et infirmiers anesthésistes réanimatrices et réanimateurs, épidémiologistes, infirmières et infirmiers, aides-soignantes et aides-soignants et le personnel de soutien) permet de compléter les capacités du GHR « Emile Muller » en matière de réanimation (ventilation, intubation des malades...)
Cet élément militaire de réanimation (EMR), qui s'apparente au soutien renforcé du niveau 2, offre actuellement une capacité de 30 lits dans le Haut-Rhin. Sa mise en place a été assurée notamment par la 1ère brigade logistique de l'armée de terre, le Régiment médical de l'armée de terre armé avec du personnel du SSA.
Une assistance et un soutien nécessaires qui doivent nous faire poser la question du futur du SSA qui a su faire preuve, depuis sa sollicitation, de réactivité et de professionnalisme dans la lutte contre le virus COVID-19. En 2020, il faudra faire attention à ce que le SSA recoive bien (comme cela était initialement prévu), afin de remplacer les actuelles antennes chirurgicales aérotransportées qui ont une existence de 14 années, 11 antennes de réanimation et de chirurgie de sauvetage (ARCS) présentant les caractéristiques suivantes :
- Une plus grande variété de prestations médicales avec 4 blocs spécialisés : triage, réanimation, chirurgie et soins/évacuation ;
- Une cpacité de traiter 10 blessés graves par jour et d’assurer la réanimation de 8 à 10 blessés intubés et ventilés, pendant 48 heures avant leur évacuation vers une structure médicale plus étoffée de niveau 3 ou vers le territoire national ;
- La nécessité de renforcer le volume et la spécialité du personnel médical chargé de la mise en œuvre ;
- Une plus grande rapidité de déploiement sur le terrain : moins de 2 heures ;
- Un poids (5 tonnes) et un volume (30 mètres-cube) pouvant être transportés par voies terrestre et aérienne avec les moyens actuels des forces armées.
[1] Il est à noter la fermeture du HIA du Val-de-Grâce en 2016.
[2] Brigade des sapeurs pompiers de Paris, Bataillon des marins-pompiers de Marseille, Unités d'instruction et d'intervention de la sécurité civile du ministère de l’intérieur.
[3] NB : dans un cadre plus large, il convient de préciser que le SSA assure des missions de soutien aux gens de mer, de la coopération civile et militaire à l'international, de sélection et de surveillance médicale du personnel de l'aéronautique civile, de participation à la présence dans les Terres australes et Antarctiques françaises (TAAF).
[4] L'Express et AFP du 20 mars 2020.





