Transports sanitaires : 650 millions d'économies possibles

Les dépenses de transport de patients connaissent une progression inquiétante depuis 10 ans : de 2,3 milliards d'euros en 2003, elles sont passées en 2013 à 4 milliards d'euros. Par ailleurs, selon le dernier rapport de la DNLF (délégation nationale de lutte contre la fraude), il représenterait l'un des premiers postes de fraudes à l'assurance-maladie, soit 10% (17,6 millions d'euros) en hausse constante (+28% en 2013). Éclairage sur un système défaillant et mal piloté, générateur d'irresponsabilités et de dépenses injustifiées.
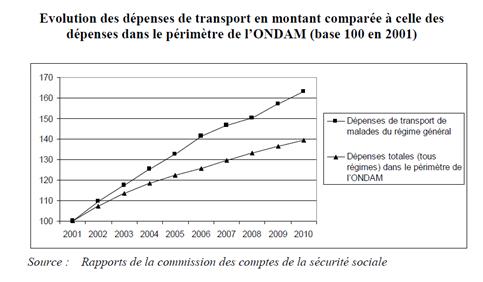
Une augmentation préoccupante des dépenses de transport sanitaire depuis 10 ans
Le transport sanitaire consiste en la prise en charge par l'assurance maladie des déplacements des patients pour bénéficier de soins ou d'hospitalisations. Il est assuré tantôt par des ambulances, tantôt par des taxis conventionnés par l'assurance maladie ou des Véhicules Sanitaires Légers (VSL) selon que le patient doit rester couché, semi-couché ou en position assise (TAP). De même, le taux de prise en charge dépend de la pathologie du patient : si celui-ci est atteint d'une affection longue durée (ALD), c'est-à-dire d'un cancer, d'une pathologie cardio-vasculaire, d'une insuffisance rénale chronique ou encore d'un diabète, le remboursement est de 100%. Dans les autres cas, il est de 65% en cas d'hospitalisation.
Depuis plusieurs années, les transports sanitaires font l'objet de rapports particulièrement critiques, que ce soit par la Mission d'évaluation et de contrôle des lois de financement de la sécurité sociale (MecSS) à trois reprises en 2008, 2010 et 2014 ou par la Cour des comptes en 2012. Entre un pilotage éclaté, des contrôles trop faibles, le laxisme des acteurs, l'offre mal organisée, ce n'est pas moins de 450 millions d'euros que la Cour se propose d'économiser, soit 2,5 fois le montant total de la fraude à l'assurance-maladie.
Certes, il n'y a rien de surprenant à ce que les dépenses liées au transport sanitaire augmentent. Le vieillissement de la population, l'augmentation des cas d'ALD, le regroupement des hôpitaux et la diversification de la prise en charge en sont des raisons évidentes. Pour autant, cela ne saurait justifier le quasi-doublement de ces dépenses depuis dix ans. Elles augmentent à un rythme plus soutenu que les autres dépenses des ONDAM (cf. ci-dessous) et représente à présent la moitié des remboursements des consultations des médecins généralistes.
Des prescriptions de transport laxistes de la part des médecins
Les médecins ont contribué au gonflement des dépenses de transport sanitaire par des prescriptions souvent trop laxistes : par exemple, en accordant l'intervention d'une ambulance à un patient pour lequel un VSL aurait suffi ou en qualifiant à tort des transports relevant d'ALD. La Cour estime à 220 millions d'euros le surcoût que représentent ces dépenses injustifiées par les médecins.
Cela s'explique en partie par des acteurs qui méconnaissent les dispositifs législatifs et règlementaires tendant à encadrer ces pratiques. Le référentiel de prescription instauré par la loi de 2006 limitant l'utilisation des ambulances n'est pas assez respecté par les médecins. [1]
Parce que les dépenses sont entièrement prises en charges par les CPAM, les médecins sont déresponsabilisés et n'ont pas conscience des coûts que représentent ces transports. À titre d'exemple, une intervention d'ambulance coûte trois fois plus cher que celle d'un VSL (96 euros contre 31 euros). À cela s'ajoute la faiblesse des contrôles administratifs qui encourage ce laxisme : de fait, les prescriptions de transport sont peu formalisées, gérées éventuellement par le secrétariat, parfois a posteriori et l'encart explicatif, quand il n'est pas purement ignoré, est insuffisamment détaillé.
Depuis dix ans, de nouvelles dispositions ont tenté d'endiguer ce phénomène. La loi de 2004 relative à l'assurance-maladie instaurait une procédure d'accord préalable par le service médical des caisses pour les médecins dont les prescriptions étaient jugées excessives ; mais elle reste limitée, dans la mesure où elle est circonscrite à une poignée de médecins du secteur libéral pour lesquels on dispose d'informations personnelles, au contraire des hôpitaux, dont on n'a que des données globales. Or ce sont eux qui sont à l'origine de 53% des prescriptions de transport sanitaire. La loi de financement de la sécurité sociale de 2010 renforcée par celle de 2013 [2] a tenté d'apporter une solution. Mais la mesure reste insuffisante : il faudrait améliorer la mise en œuvre du référentiel de prescription et disposer de statistiques individuelles des praticiens hospitaliers.
Des patients déresponsabilisés
Les patients devraient pouvoir jouir d'une liberté totale dans le choix du transport et de l'établissement où ils se font traiter ou hospitaliser tout en assumant en contrepartie les coûts engendrés par leurs décisions.
Le système actuel est retors : sous les apparences de la contrainte, les patients sont en fait relativement libres et déresponsabilisés. Pour le choix du transport, si le code de la sécurité sociale (L.322-5) prévoit depuis 1986 que « les frais de transport sont pris en charge sur la base du trajet et du mode de transport les moins onéreux compatibles avec l'état du bénéficiaire », cette disposition est en contradiction avec le principe du libre choix du transporteur reconnu par l'article 3 de la convention de 2002 entre les organismes d'assurance-maladie et les entreprises de transport sanitaire. Un patient peut ainsi choisir un moyen de transport moins économique, sans pour autant assumer financièrement le coût de cette décision. Il n'a été fait aucune évaluation jusqu'à présent des conséquences budgétaires d'une telle liberté.
Quant au choix de l'établissement, c'est la même chose. Les patients sont soumis à une contrainte molle qui finalement les laisse relativement libres de choisir l'établissement [3] dans lequel ils se font traiter ou hospitaliser sans pour autant assumer la responsabilité d'une telle décision. La Cour évoque le cas de ce patient de Troyes qui, alors même que les soins étaient dispensés dans sa ville, se déplaçait jusqu'à Reims ou Châlons-en-Champagne, situés à respectivement 120 et 80 km, sur les recommandations de son médecin pour un coût de 90.000 euros à la charge de l'assurance-maladie. [4] Une étude du CPAM dans le Val d'Oise montre qu'une application stricte de la règle permettrait de contenir le niveau de dépenses de plus de 30%.
Une offre et un pilotage mal organisés
Cette forte hausse des dépenses de transport sanitaire est portée par le triplement des dépenses de taxis depuis dix ans. L'augmentation du nombre de taxis dans le marché du transport de patients, chiffrée par l'IGAS à hauteur de 10% par an entre 2009 et 2012, s'explique par une disposition règlementaire de 1995 relative au plafonnement des véhicules sanitaires. Visant à contenir les coûts du transport de patient, elle a favorisé l'utilisation des taxis [5] et paradoxalement fait exploser les dépenses. En effet, compte tenu des modes de calcul différenciés de la tarification (tarif préfectoral pour les taxis, taux fixés par convention pour les ambulances et VSL) et des possibilités d'optimisation de la tarification pour les chauffeurs de taxi (temps d'approche, temps d'attente, marche lente, retour à vide, etc.), une intervention en taxi est 50% plus chère que celle d'un VSL (en 2010, 48 euros contre 31 euros). Par ailleurs l'éclatement du pilotage entre les ARS et les CPAM ainsi que l'absence de contrôle rigoureux des facturations causent un manque d'efficacité et des paiements indus.
La disposition de la loi de financement de la sécurité sociale pour 2015 figurant à l'article L322-5 du code de sécurité sociale a finalement mis en place un système d'encadrement du nombre de taxis en limitant le nombre de conventions délivrées par l'assurance-maladie. De même, le dernier rapport de la MecSS, particulièrement salué, préconise d'aligner les tarifications des taxis et des VSL.
Mais plutôt que d'imposer des quotas, il faudrait s'interroger sur les raisons d'un tel nombre de véhicules sanitaires ; ces derniers connaissent dans une journée des pics d'activité intenses et des creux dus à la concentration hospitalière dans la journée des soins et des traitements des patients. Peut-être qu'en étalant mieux les soins et les traitements dans la journée, un parc moindre pourrait prendre en charge le même nombre de patients.
Pour limiter les dépenses, il s'agit également de favoriser le développement du transport personnel (prise en charge du stationnement) et du transport partagé (réduction tarifaire de 23% pour deux patients et 35% pour trois patients dans un VSL) ; le FNTS estime pour ce dernier à 150 millions d'euros les économies possibles.
Le transport sanitaire constitue une véritable niche pour les taxis (jusqu'à 90% de leurs revenus dans certains départements) qui se montrent réticents à tout changement. Ils ont jusqu'à présent souvent eu gain de cause : en 2013, le gouvernement a finalement reculé sur les expérimentations de nouveaux modes de fonctionnement du marché des transports de patients dans certains départements (était à l'étude un système d'appels d'offres passés par les agences régionales de santé avec à la clé une enveloppe globale pour l'entreprise la plus compétitive) [6]. Plus récemment encore, les VTC se sont vu fermer ce marché, malgré la lettre adressée par la société Allocab à tous les maires de France en novembre 2014 et le projet d'amendement du sénateur UDI Olivier Cadic lors de l'examen du projet de loi de finances de la sécurité sociale pour 2015. Le fondateur d'Allocab, Yanis Kiansky, estimait à 150 millions d'euros les économies pour l'assurance-maladie de l'ouverture à la concurrence du transport sanitaire.
Les dépenses de transport sanitaire augmentent de façon très soutenue depuis 10 ans ; elles sont passées de 2,3 milliards d'euros en 2003 à plus de 4 milliards en 2013. La Cour des comptes, l'IGAS et la MecSS pointent du doigt un système mal organisé, mal piloté, mal contrôlé, des acteurs déresponsabilisés et mal informés, et une offre inadaptée et coûteuse. En additionnant les économies suggérées par la Cour des comptes et les probables bénéfices de l'ouverture à la concurrence du marché des transports sanitaires et du développement des transports partagés, on peut imaginer dégager environ 650 millions d'euros d'économies sans nuire à la prise en charge des patients, soit presque autant que l'ensemble des fraudes aux prestations sociales (retraite, chômage, famille, Urssaf, assurance-maladie) détectées par la DNLF en 2013.
[1] Établi par l'arrêté du 23 décembre 2006 (article R322-10-1 de la sécurité sociale) complété par le décret n°2011-258 du 10 mars 2011
[2] Système par lequel l'hôpital se doit de prendre en charge une partie des coûts de transport si ceux-ci ont dépassé un objectif de dépenses fixé entre l'hôpital, les ARS et les organismes locaux d'assurance-maladie (les contrats Caqos en matière de transport). Ils ont concerné 100 établissements en 2012 sur les 175 proposés par les ARS. Ils peuvent même bénéficier dans le cas contraire d'un intéressement sur les économies dégagées par un reversement de la part de l'assurance-maladie.
[3] Une disposition législative de 1986 imposait aux patients de se faire soigner et traiter dans l'établissement le plus proche de leur habitation. Elle prévoyait cependant une exception pour les hospitalisations, pour lesquelles cette règle ne s'appliquait qu'au-delà de 150 km. Les caisses d'assurance-maladie et le CNAMTS ont fait de cette exception petit à petit la norme et cette règle de proximité ne s'applique que très rarement dans un champ de moins de 150 km. La circulaire DGOS/DSS/CNAMTS du 27 juin 2013 résumant la prise en charge du transport des patients ne l'évoque même pas
[4] En toile de fond se pose néanmoins la question du taux de fuite et de la qualité de certains hôpitaux.
[5] Si la part des taxis a tant augmenté, cela s'explique par une disposition règlementaire de 1995 qui prévoyait de contingenter le nombre de véhicules par département (ambulances et VSL) pour limiter la hausse des coûts. Les entreprises ont alors remplacé pour les transports assis (TAP) les VSL par des taxis, qui n'entraient pas dans le plafond autorisé, qu'ils détenaient déjà dans leur parc, et pour lesquels la délivrance d'une convention de transport sanitaire était quasi-automatique (après deux ans d'exercice continu). Dès lors, pendant que le nombre de VSL se stabilisait, voire diminuait faiblement, le nombre de taxis et d'ambulances augmentait fortement et donc avec lui le nombre global de véhicules sanitaires, incitant les ARS à réduire encore davantage le nombre d'autorisations pour les ambulances et VSL, et les entreprises à favoriser encore davantage les taxis conventionnés… La Cour note ainsi qu'en 2010 le nombre de véhicules sanitaires dépasse de 12% le plafond autorisé, et que cette situation concerne les 2/3 des départements.
[6] Les expérimentations d'organisation et de régulation des transports de patients lancées par les lois de financement de la sécurité sociale ne sont jamais mises en œuvre (article 64 de la loi de financement pour 2008 (n° 2007-1786), modifié par celle de 2010 - (n° 2009-1646), article 44 de la loi de financement pour 2012 (n° 2012-1404)).






