Dette toxique des hôpitaux publics : le tabou de la responsabilité

La dette des hôpitaux publics n'est pas anecdotique, elle a triplé en 10 ans (2005-2015). Les chiffres sont éclairants : la dette totale des hôpitaux publics représente aujourd'hui environ 29 milliards d'euros à rapporter à un chiffre d'affaires (budget) de 74 milliards d'euros, tandis que la dette des hôpitaux privés représente 2 milliards d'euros pour un chiffre d'affaires de 10 milliards. Les seconds n'ont pas souscrit d'emprunts structurés, tandis que les hôpitaux publics en déclarent pour 1,5 milliard d'euros [1] dont le désengagement anticipé nécessiterait de rembourser aux banques environ 3 milliards d'euros. Sur cette masse, l'appréciation du franc suisse dans les contrats indexés sur la parité euro/FCH n'est pas neutre, puisque leur encours s'établissait en 2014 [2] à 417 millions d'euros (dont 143 millions d'euros de capital restant dus) sans même parler des contrats indexés sur la parité dollar/FCH. L'ensemble devrait représenter aujourd'hui environ 500 millions d'euros et concerner une cinquantaine d'établissements mais pas l'AP-HP. Ou quand la folie de l'investissement hospitalier public pousse à prendre tous les risques structurés. Avec en prime des contrôles et une responsabilité des décideurs inexistante. Encore le fameux "responsable mais pas coupable".
Si l'insuffisance des montants est patente, il faut cependant comprendre que la prise en compte du recours aux emprunts toxiques par les hôpitaux est un phénomène relativement ancien, et que les risques encourus sont pourtant connus depuis de nombreuses années, en tout cas depuis 2010. C'est donc l'inertie des pouvoirs publics comme la gestion irresponsable de certains hôpitaux publics qui doivent être mis en lumière. Quelques éléments d'explication.
Les conséquences non anticipées de la réforme hospitalière de 2005
Le Plan hôpital 2007 dans son volet « gouvernance » a été mis en place d'abord par l'ordonnance du 2 mai 2005 visant à lever « les freins qui pèsent sur les hôpitaux ». Il est complété à la suite du rapport d'avril 2008 relatif aux conclusions de la mission de concertation sur les missions de l'hôpital confiée à Gérard Larcher qui présente une série de recommandations dont le passage à un exécutif dual, avec directoire et conseil de surveillance, en remplacement du conseil d'administration. Il se matérialise par le projet de loi HPST du 22 octobre 2008 devenu loi HPST n°2009-879 du 21 juillet 2009 portant réforme de l'hôpital. Très concrètement les pouvoirs du directeur hospitalier sont renforcés (ce qui est une bonne chose en principe mais les responsabilités financières n'ont pas été ajustées à due proportion) et le conseil d'administration se voit progressivement vidé de ses anciennes attributions. Les élus locaux ne participent donc plus à la décision d'emprunter, qui est en réalité depuis 2005 déjà du seul ressort du directeur de l'hôpital qui en informera ensuite le CA puis à partir de 2009 le directoire et le conseil de surveillance. Cette situation aboutit alors en pratique à exonérer les maires de toute responsabilité quant à la situation financière des établissements concernés.
Malheureusement, cette liberté nouvelle du management hospitalier ne se traduit pas par des compétences renforcées en matière d'ingénierie financière. Surtout, elle fragmente par exemple les hôpitaux à taille critique capables de gérer eux-mêmes leurs lignes de trésorerie avec la passation d'émissions obligataires massives (type AP-HP) qui se refinancent peu chère à cause de l'importance de leur lignes de crédit et qui ont amorti une fois pour toutes les coûts juridiques de syndication bancaire (ils empruntent toujours auprès des mêmes établissements, en souscrivant des emprunts ou émettant des obligations type), et les hôpitaux de grande taille ou de taille intermédiaires qui doivent mutualiser leur participation (en cas d'émissions obligataires), additionner à chaque opération les frais juridiques et donc les coûts additionnels incompressibles.
Dans ces conditions, et dans la mesure où un fort « sous-investissement hospitalier » avait été diagnostiqué préalablement au plan Hôpital 2007, les directeurs n'ont souvent pas hésité à souscrire des emprunts présentant des taux faciaux initiaux bonifiés, quitte ensuite à reporter dans l'avenir une prime de risque mal maîtrisable, mais jugée peu importante. Comme l'indique le rapport de la commission d'enquête relative aux produits financiers à risques souscrits par les acteurs locaux [3], « l'isolement des directeurs d'hôpital lors de la décision d'emprunt a pu conduire ces derniers à réaliser des opérations risquées ; et ce, d'autant plus que pour bon nombre d'entre eux ne disposaient ni des compétences nécessaires, ni de l'appui de services financiers suffisamment formés. »
Un phénomène qui n'a pas été facilité par la situation par ailleurs oligopolistique du marché de l'investissement hospitalier, et la mise en place du Plan 2007 nécessairement coordonné dans toute la France, a fait grimper les prix. Ainsi que le révèle la mission Bartolone : « Nous avons été nombreux à avoir en même temps des besoins importants (Jean-Charles Pons, DG du CHRU de Dijon). Et comme il n'y a en France que trois entreprises qui savent construire un hôpital (…) les prix ont monté. Quand nous avons ouvert les plis, les offres affichaient entre 20% et 25% de plus que les sommes initialement prévues. [4] » Ce qui invite indirectement à s'interroger d'ailleurs, sur des risques éventuels d'ententes que le régulateur (autorité de la concurrence) n'a pourtant pas décelés.
Une mise en œuvre très lente du contrôle externe des finances publiques hospitalières
Les dérives d'endettement hospitalier sont connues depuis 2010, et les conséquences des emprunts structurés se sont matérialisées déjà un an plus tôt. Malheureusement, les pouvoirs publics ont en réalité mis beaucoup de temps à réagir au problème, alors que la dégradation des comptes hospitaliers était déjà patente connue.
- Un réseau d'alerte déployé tardivement : contrairement aux collectivités territoriales qui disposent d'un réseau d'alerte depuis 1993 [5], le réseau d'alerte s'agissant des établissements publics de santé (EPS) date du 10 février 2010 [6]. Il ne s'agit encore que d'un outil de diagnostic comptable automatique permettant de noter selon 4 critères (niveau du déficit d'exploitation, niveau de la capacité d'autofinancement brute, niveau de la couverture des remboursements en capital de la dette, niveau de l'encours de la dette rapporté aux produits d'exploitation), les EPS, suivant un calendrier de déploiement qui limitera au départ le dispositif à 494 établissements sur un total d'environ 938, et sur les trois derniers exercices clos. Cependant le dispositif ne permet pas d'analyser en détail la morphologie de la dette portée par ces établissements. D'où la création parallèle d'un observatoire de l'endettement hospitalier…
- La création progressive de l'ODT (l'observatoire de la dette (hospitalière)) : Comme le relève le rapport Bartolone, si les hôpitaux doivent transmettre au Trésor un plan global de financement pluriannuel présentant l'état prévisionnel de leurs recettes et dépenses, ce plan « ne détaillant pas toujours suffisamment la structure de l'endettement, il n'a pas permis d'identifier des risques associés aux emprunts structurés. Les incomplétudes de l'information financière disponible, de même que la faiblesse des services du Trésor en matière de produits structurés, ont nui à l'efficacité de leur contrôle. ». D'où l'idée de renforcer la connaissance de la structure de l'endettement des hôpitaux. Le développement de l'outil (Odette) dès 2009 par la DGOS (direction générale de l'offre de soins) et l'ATIH (agence technique de l'information sur l'hospitalisation), permettra de structurer l'information dans un observatoire opérationnel à la fin 2010 dont l'information sera généralisée à l'ensemble des EPS à compter de 2011. Cet outil permet enfin d'intégrer l'analyse de risque, de suivre les évolutions d'endettement sur base géographique, de disposer d'informations multicritères et des entrées par établissement de crédit [7].
- Mise en place du réseau des comités régionaux de veille sur la trésorerie des EPS : Il faudra attendre la circulaire du 14 septembre 2012 [8] pour que soit mis en place un réseau de comités régionaux permettant une surveillance conjointe des trésoreries des EPS par l'intermédiaire des ARS (agences régionales de Santé) et des DRFiP (directions régionales des finances publiques). Son but : « instaurer un dispositif de veille conjointe, coordonné au niveau national pour assurer un traitement local des situations et, le cas échéant, alerter les administrations centrales sur les EPS confrontés à des difficultés les plus sérieuses. » Il s'agit donc du premier véritable réseau d'alerte structuré permettant de compléter et de renforcer le dispositif automatisé de détection (réseau d'alerte) des EPS rencontrant des difficultés financières avec une approche prédictive et globale. Ces comités doivent en particulier « évaluer le niveau de risques encourus et en analyser les causes », mais aussi tenir une liste des établissements présentant des risques de rupture de trésorerie, avec possibilité de signalement par les directeurs d'établissements eux-mêmes. Chaque comité assurant une remontée des plans prévisionnels de trésorerie des EPS qu'il suit au niveau central, où un comité des risques financiers se chargera de l'analyse des cas identifiés les plus critiques « dont les missions seront prochainement reconfigurées [9] ».
- La mise en place du COPERMO (comité interministériel de la performance et de l'offre de soin) : Cette reconfiguration devra cependant attendre 2013, où la circulaire interministérielle du 5 juin 2013 [10] institue le COPERMO par fusion du comité des risques financiers (cf. supra), du comité national de validation des projets d'investissement et du comité de pilotage des projets de performance. Désormais, le COPERMO assure le suivi financier prioritaire des établissements disposant au compte principal du dernier exercice clos d'au moins 80 M€, et sélectionnés par les indicateurs du réseau d'alerte et la liste des établissements suivis par les comités régionaux de veille active sur la situation de trésorerie.
Le dispositif de signalement, de suivi et de contrôle est donc opérationnel. Il aura fallu pas moins de 4 ans pour le rendre opérationnel.
La mise sous tutelle par les ARS et la limitation des produits à taux variables souscrits
La situation dégradée restant critique, les pouvoirs publics ont dû prendre des mesures d'urgence afin de juguler le recours aux emprunts structurés de la part des directeurs d'EPS. C'est chose faite par l'intermédiaire du décret du 14 décembre 2011 relatif aux limites et réserves du recours à l'emprunt par les établissements publics de santé [11], ainsi que la circulaire interministérielle du 9 mai 2012 [12]. Désormais, les décisions relatives aux emprunts hospitaliers sont contrôlées ex ante par le directeur générale de l'ARS (DGARS) qui dispose d'un pouvoir d'autorisation préalable. Mais deux limitations sont posées s'agissant de la situation financière de l'établissement potentiellement souscripteur et des produits souscrits :
- Relative à la situation financière de l'établissement lorsque deux critères sur trois sont réunis :
- Un ratio de dépendance financière (encours de dette long terme sur capitaux permanents) supérieure à 50%.
- Une durée apparente de dette supérieure à 10 ans (rapport entre encours total de la dette et montant net des provisions et amortissements réalisés au cours de l'exercice).
- Un encours de dette rapporté à l'ensemble des produits toutes activités confondues supérieur à 30%.
- Relative à la nature des emprunts contractés : seuls seront concernés les emprunts d'une durée supérieure à 12 mois (ce qui exclut les emprunts à court terme). Ainsi par extension ne sont pas inclus dans le processus d'autorisation préalable, les flux annuels de trésorerie correspondant à des tirages et des remboursements de lignes de trésorerie. Désormais les EPS ne pourront plus contracter que deux types d'emprunts à taux variables :
- Ceux indexés sur les taux usuels du marché interbancaire, du marché monétaire de la zone euro, ou du marché des valeurs d'État et ceux indexés sur l'indice du niveau général des prix à la consommation de l'euro-zone.
- Par ailleurs, certaines formules de taux variables sont proscrites : Les taux variables doivent être « capés » : le taux variable peut devenir supérieur au double du taux d'intérêt nominal appliqué au cours de la première période de l'emprunt. Les contrats financiers liés à l'emprunt sont les seuls autorisés et limités à trois cas (contrats d'option relatifs aux taux d'intérêt, contrats d'échange relatifs aux taux d'intérêt et accords de taux futurs (futurs)) indexés sur les taux évoqués au premier point.
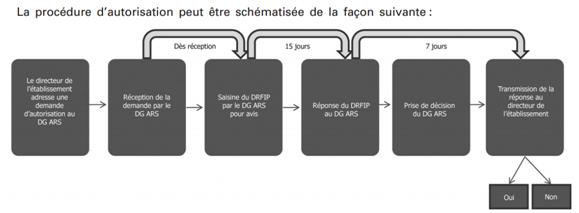
Très concrètement le directeur d'établissement doit désormais saisir de le DGARS avant de recourir à l'emprunt. Ce dernier qui doit saisir à son tour DRFiP (directeur des finances publiques) pour avis, qui répond dans les 15 jours, le DGARS disposant alors de 7 jours pour prendre la décision et la transmettre au directeur d'établissement.
Augmenter le plafond du fonds de soutien de 100 millions d'euros dégradera l'ONDAM
Le débat se focalise aujourd'hui sur une augmentation du fonds de soutien destiné à permettre « de soutenir les établissements, qui ne pourraient le faire sans aide, à réduire au mieux le risque de taux auquel est exposé leur encours de dette » annoncé en Conseil des ministres le 23 avril 2014. L'enveloppe ne sera en réalité ouverte qu'en 2015 à la suite de la circulaire du 22 décembre 2014 [13]. Cependant son mode de financement est beaucoup plus rigide que le fonds de soutien accordé aux collectivités territoriales par l'État.
D'un point de vue général, l'enveloppe d'aide accordée pour un montant total de 100 millions d'euros, ne pourrait l'être que pour des demandes adressées jusqu'au 30 avril 2015, et uniquement pour « les contrats de prêt structuré qui sont classés hors charte », et dans l'unique but de soutenir des projets de désengagement sous forme d'IRA (indemnités de remboursement anticipés). Les fonds n'étant débloqués sous forme de tranches qu'à partir du 31 décembre 2015, si bien que la consommation des 100 millions d'euros sera sans doute liquidée en près de 3 ans (entre fin 2015 et fin 2017). Il y a donc tout à la fois une demande d'aide groupée (appel de fonds) unique, et un fort étalement du décaissement des subventions.
Par ailleurs, le mode de financement annoncé est particulièrement contraint, les aides étant versées par les ARS par arrêtés modificatifs des dotations régionales FIR (fonds d'initiative régionale) et des dotations régionales MIGAC (missions d'intérêt général et d'aide à la contractualisation).
- S'agissant des dotations régionales FIR, celles-ci sont contraintes et proviennent d'une dotation des régimes obligatoires de base de l'Assurance maladie, d'une dotation d'Etat et le cas échéant d'une dotation du CNSA. Par ailleurs les dotations régionales FIR sont enserrées dans un principe de fongibilité asymétrique qui sanctuarise des attributions prioritaires. En conséquence le redéploiement des crédits FIR par les ARS est nécessairement limité.
- S'agissant des dotations MIGAC, il s'agit de crédits de soutiens hospitaliers. En conséquence ce sont les moyens accordés aux hôpitaux eux-mêmes, qui vont devoir être redéployés. Là encore les marges de manœuvres sont faibles.
Tout porte donc à croire que les crédits mobilisés seront en réalité puisés sur les crédits restant disponibles sur des reports à nouveau des enveloppes antérieures. Il ne faut donc pas s'attendre à une modification substantielle du fonds. Si les pouvoirs publics désirent augmenter celui-ci il faudra nécessairement, soit dégrader l'ONDAM, soit renforcer à trois ans, la rationalisation du secteur hospitalier afin d'aller trouver les crédits supplémentaires.
Conclusion
Le discours sur les emprunts toxiques des collectivités territoriales et celui sur ceux des hôpitaux sont donc fondamentalement différents. Dans le premier cas les responsables politiques sont à la manœuvre et ont généralement court-circuité leur propre réseau d'alerte qui n'était pas structuré pour prendre en compte la nature de leur endettement. Dans le second cas, au contraire, ce sont les directeurs hospitaliers censés faire preuve d'une approche « managériale » qui ont recouru pourtant aux mêmes expédients, poussés par les objectifs du Plan Hôpital 2007 et la doxa du rattrapage d'un retard d'investissement collectif qui a pesé massivement sur les prix. À compter de 2011 la tutelle « reprend la main », avec un réseau d'alerte enfin opérationnel, puis un observatoire de l'endettement (ODT) tandis que les comités régionaux de veille sur la trésorerie des établissements et un comité central des investissements sont mis en place (COPERMO). Le déploiement du dispositif aura finalement pris 4 ans. À partir de 2014 l'annonce de la mise en place d'un fonds de soutien afin de procéder à une sortie ordonnée de l'exposition aux emprunts les plus toxiques de 100 millions d'euros est décidé, mais ne sera mis en place qu'à compter de 2015 pour une liquidation s'échelonnant vraisemblablement jusqu'en 2017. Le choc des emprunts toxiques vulnérables au franc suisse montre l'exiguïté de la trajectoire choisie et la lenteur de mise en place des dispositifs de contrôle.
Si l'on ne veut pas dégrader l'ONDAM et poursuivre au même rythme la rationalisation du parc hospitalier, il importe que les structures hospitalières génèrent de nouvelles ressources additionnelles. Dans cette perspective, un rapport confidentiel établi par Jean de Kervasdoué et remis au ministre des Affaires étrangères (sur son volet développement économique à l'export) et à la ministre de la Santé, propose de « valoriser l'expertise médicale française » c'est-à-dire de développer le tourisme médical à l'attention des étrangers à fort pouvoir d'achat. Les perspectives tracées par rapport à l'Allemagne devraient pouvoir permettre d'apporter des ressources additionnelles nécessaires : 2 milliards d'euros sur cinq ans et la création potentielle de 25.000 à 30.000 emplois supplémentaires, notamment par le développement d'une hôtellerie haut de gamme ad hoc. Le problème comme toujours réside dans le retard pris vis-à-vis de nos voisins européens et la lenteur de déploiement du dispositif, alors que les problèmes financiers sont bien réels, immédiats et que le développement de cette offre ne sera opérationnel que d'ici à cinq ans. Là encore, les pouvoirs publics risquent d'être pris en étau par le principe de réalité.
Enfin la responsabilité financière des ordonnateurs reste introuvable ; il aura fallu que le décret de 2011 encadrant le recours au crédit menace les directeurs d'établissements qui ne respecteraient pas l'interdiction de souscrire des produits structurés de la CDBF (Cour de discipline budgétaire et financière) pour se faire entendre. Cela doit donc se traduire par le fait qu'aucun directeur pour des situations passées n'en sera justiciable. Puisque les élus locaux sont sortis du jeu (tout en faisant les mêmes erreurs pour les collectivités), les managers sont également exonérés malgré leur imprudence. La responsabilité financière est malheureusement introuvable. Ou plutôt, on veut nous faire croire qu'elle est collective.
[1] Consulter, Directhopital.com, Les emprunts toxiques : l'envolée du franc suisse fait exploser le coût des hôpitaux, 23/01/2015. Voir également, communiqué de Presse de la FHF : « Les hôpitaux refusent que leurs efforts d'économie soient engloutis par les banques ! » 03/02/2015.
[2] Rapport de la Cour des comptes pour la MECSS de l'Assemblée nationale, La dette des établissements publics de santé, avril 2014, p.103 ; voir plus anciennement le rapport de l'IGF : D. Banquy, P. Painault sur les conditions de financement du secteur public de santé par les établissements bancaires de mars 2013
[3] Rapport de J-P Gorges et C. Bartolone en particulier p.58.
[4] Ibidem, p.58
[5] Par l'intermédiaire d'une circulaire interministérielle Intérieur-Finances de mars 1993 adressée aux préfets et aux TPG (trésoriers-payeurs-généraux).
[6] Voir circulaire interministérielle DGOS/F1/DGFiP/CL2A du 10 février 2010 relative à la mise en place d'un dispositif automatisé de détection des EPS qui rencontrent des difficultés financières. Uniquement consultable à l'adresse suivante.
[7] Voir la présentation, Les emprunts structurés et les politiques de gestion de la dette, journée nationale d'information, 12 décembre 2012, p.29 et suiv.
[8] Circulaire interministérielle n°DGOS/PF1/DSS/DGFiP/2012/350 du 14 septembre 2012 relative à la mise en place des comités régionaux de veille active sur la situation de trésorerie des établissements publics de santé.
[9] Circulaire du 14 septembre 2012 op.cit.
[10] Circulaire interministérielle n°DGOS/PF1/DSS/DGFiP/2013/271 du 5 juin 2013relative à la mise en place du comité interministériel de la performance et de la modernisation de l'offre de soins hospitaliers (COPERMO)
[11] Décret n°2011-1872 du 14 décembre 2011 relatif aux limites et réserves du recours à l'emprunt par les établissements publics de santé, modifié par le décret n°2012-700 du 7 mai 2012,
[12] Circulaire interministérielle DGOS/PF1/DB/DGFiP n°2012-195 du 9 mai 2012 relative aux limites et réserves du recours à l'emprunt par les établissements publics de santé,
[13] Circulaire n°DGOS/PF1/DGFiP/CL1C/CL2A/2014/363 du 22 décembre 2014 relative au dispositif d'accompagnement des établissements publics de santé dans la sécurisation de leurs prêts structurés






